老年患者头昏、乏力、行走不稳入院,入院10小时如厕后出现意识丧失,后死亡,您考虑?
 情Ca晚期等 2人推荐
情Ca晚期等 2人推荐病例信息
【患者信息】:男、78岁,2023.7.4
【主诉】:头昏、全身乏力、行走不稳17小时。01:57分入院
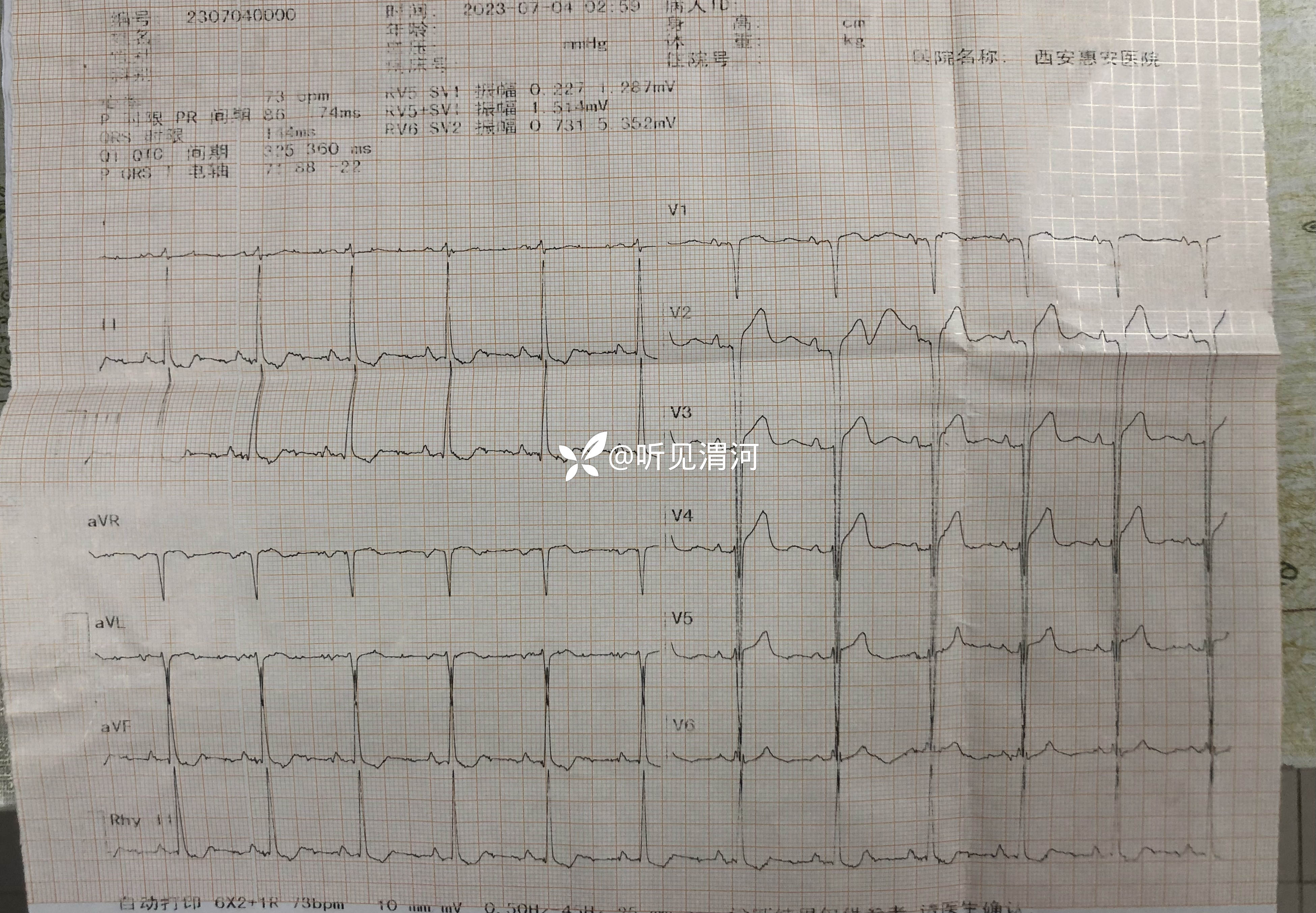
【现病史及既往史】:患者17小时前无诱因出现头昏、全身乏力、行走不稳,无头痛、黑曚、晕厥,无意识及肢体活动障碍,无流涎、呛咳,呃逆、频繁出现,呃逆出现时伴全身不自主抖动,无恶心、呕吐,无腹痛、腹胀、腹泻,时有胸闷、气短、心悸,无胸痛及夜间憋醒,今为进一步治疗来我院,急诊科测血压140/80 nmHg,查血常规(-);电解质:132.5mmol/L,氯91.1mmol/L;心电图:窦性心律,异常Q波(II III aVF V1-V3),左心室肥厚?ST-T异常改变,左心房异常,Ptfv1=-0.04m.s;遂以“冠心病”收住我科。病程中患者轻咳嗽、少量咳痰,无发热、寒战,无咽痛、流涕,食纳、夜休差,大小便正常。
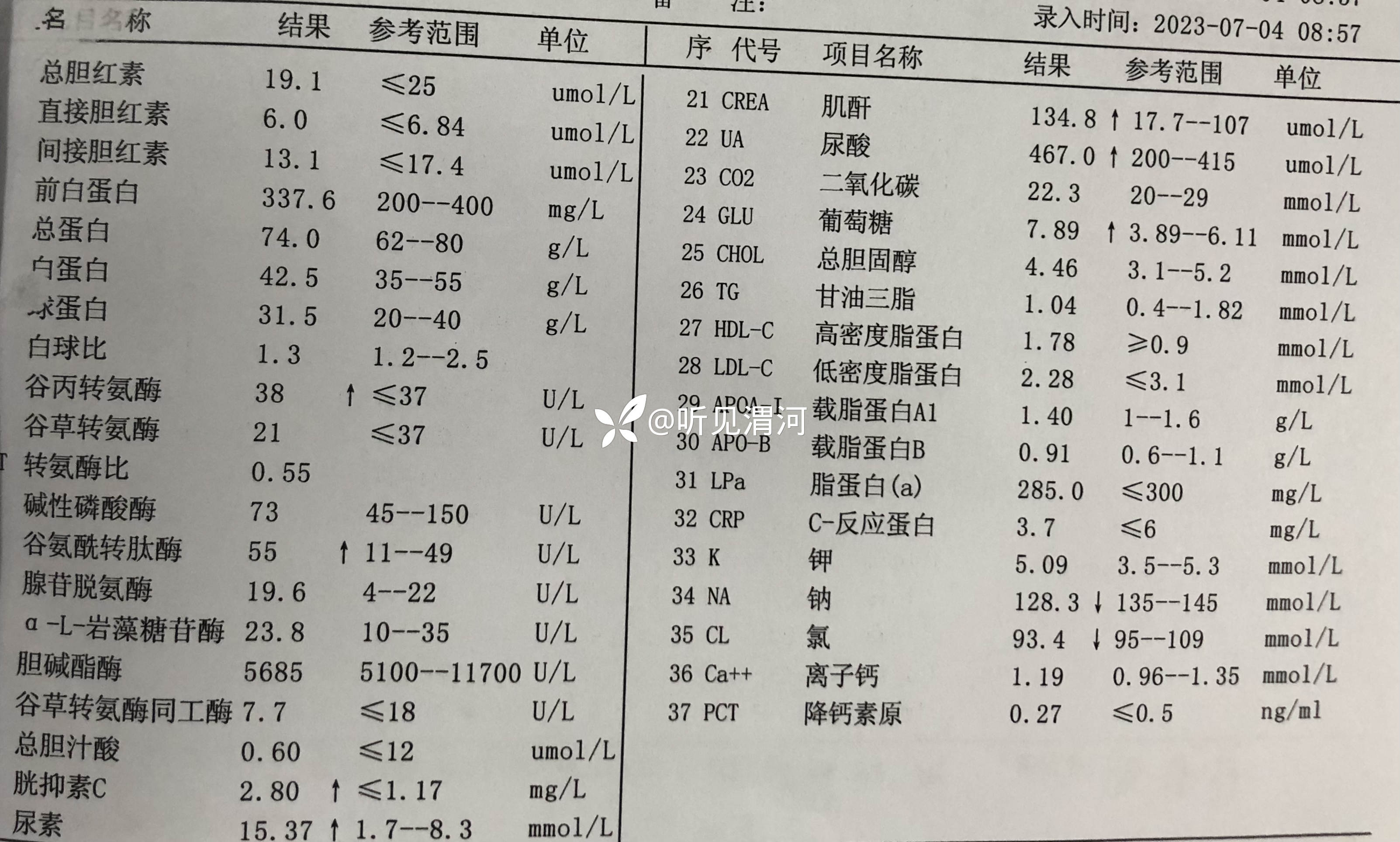
既往:有“冠状动脉粥样硬化性心脏病、慢性心力衰竭”1年余,间断口服“螺内酯片20mg2次/日、美托洛尔片6.25mg2次/日、冠心苏合胶囊0.72次/日、沙库巴曲缬沙坦50mg2次/日”维持治疗,一般体力活动明显受限;“高血压”病史1年余,血压最高“220/130mmHg”,间断口服“沙库巴曲缬沙坦50mg2次/日”降压治疗,未监测血压;“2型糖尿病”病史1年,平素间断口服“二甲双胍片0.5g3次/日、格列美脲片1mg1次/日”治疗,未监测血糖。
【检查】:查体:体温:36.0℃脉搏:74次/分呼吸:21次/分血压:180/80mmHg,神志清,精神差,呼吸略快,自主体位,查体尚合作。双眼震颤未引出。口角无歪斜,口唇无发绀,伸舌居中。颈静脉无怒张,颈软无抵抗。双肺呼吸音粗,未闻及干湿性啰音。心浊音界向左扩大,左下界位于左锁骨中线外第五肋间1.5cm处,心率74次/分,律齐,各瓣膜听诊区未闻及杂音。腹部(-)。双下肢无浮肿。四肢肌力4级,肌张力正常。腹壁反射,二头肌腱、膝腱、跟腱反射正常存在,脑膜刺激征阴性,指鼻试验、跟一膝一胫试验、快速轮替试验、闭目难立试验不能配合。巴彬斯基征、霍夫曼征等病理反射未引出。
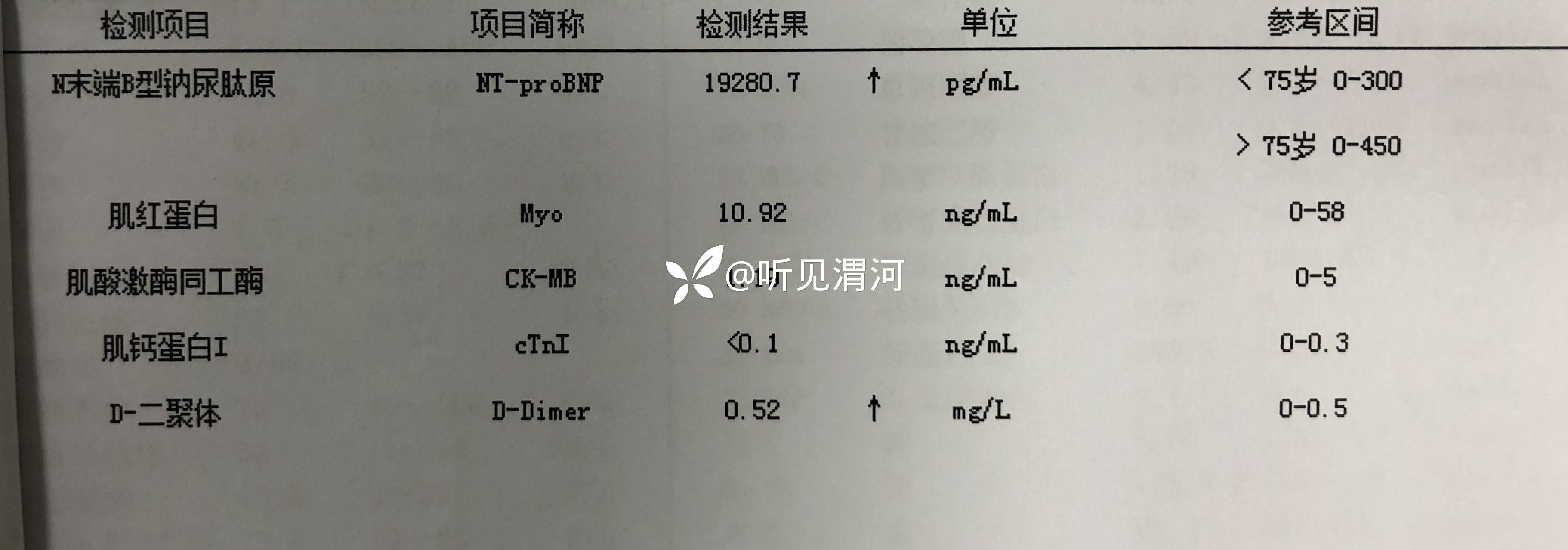
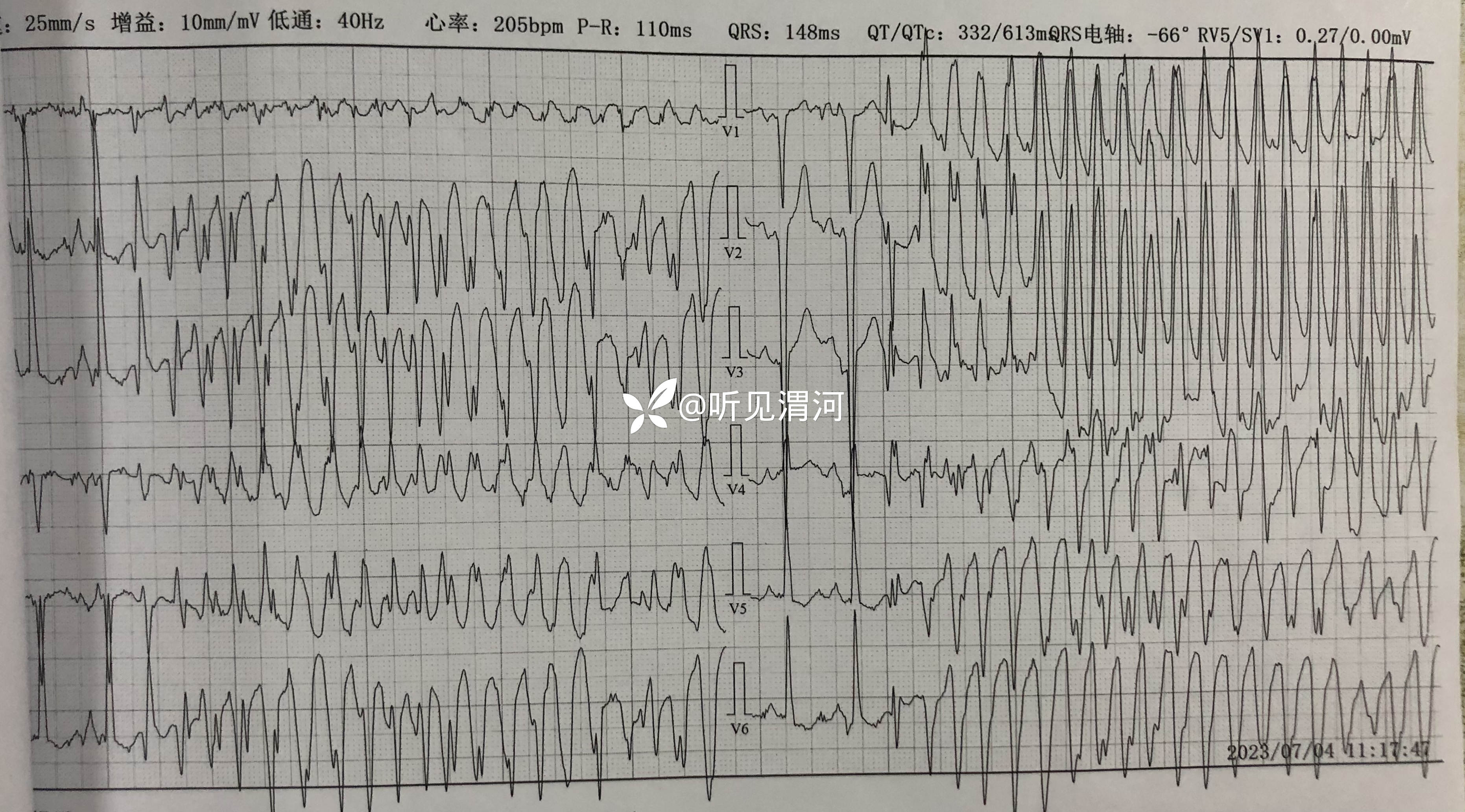
辅助检查:(2023-07-04,本院)血常规(-);电解质:钠132.5mmo1/L,氯91.1mmol/L;心电图:窦性心律,异常Q波(II III aVF V1-V3),左心室肥厚?ST-T异常改变,左心房异常,Ptfv1=-0.04mm.s。
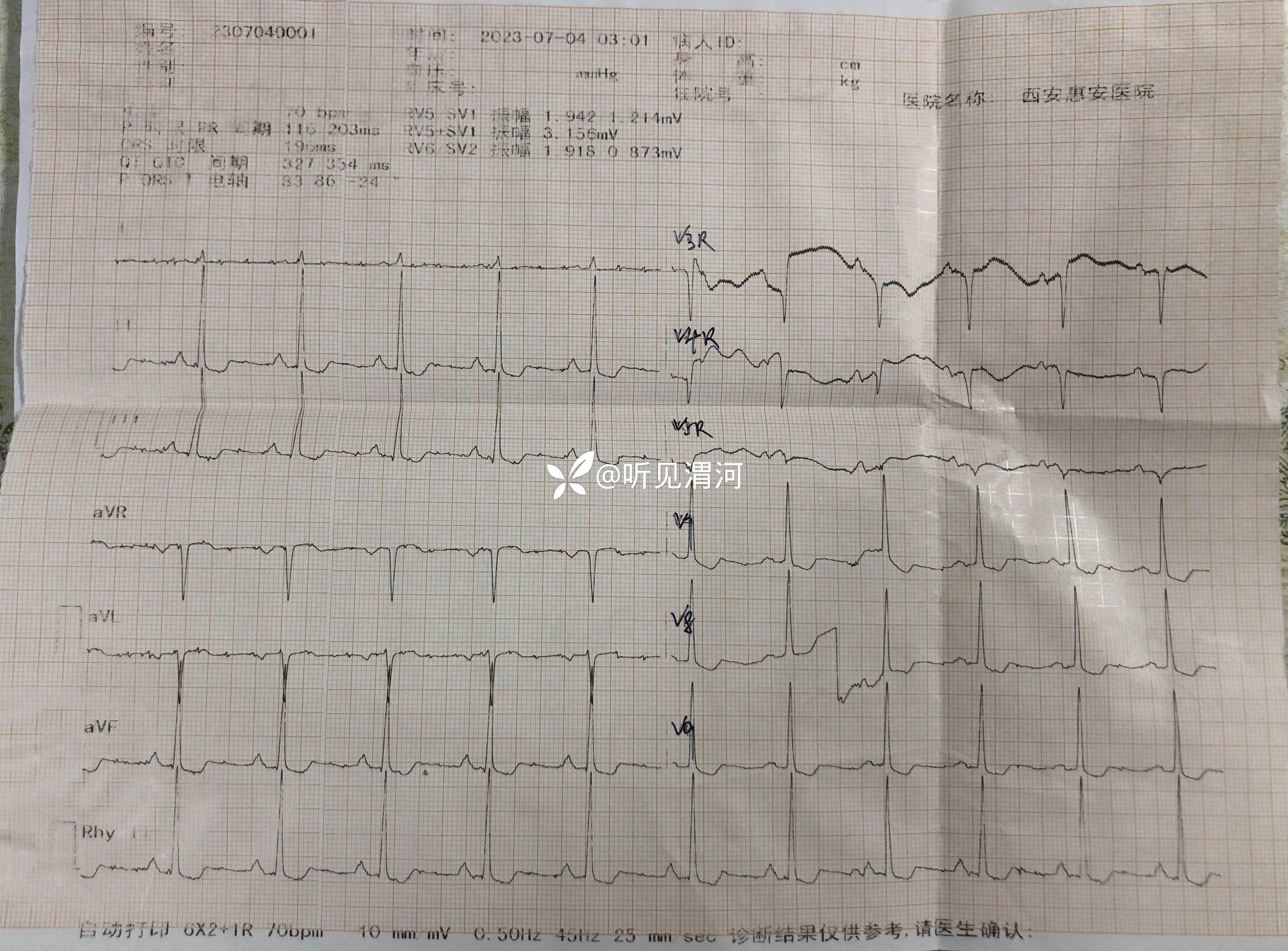
【临床诊断】:初步诊断:1.脑梗死?2.高血压3级(很高危);3.冠状动脉粥样硬化性心脏病 心力衰竭 心功能Ⅲ级;4.急性胃炎?5.2型糖尿病;6.电解质紊乱 低钠血症 低氯血症。
【治疗经过及结果】:嘱其卧床休息,给予吸氧、乌拉地尔+沙库巴曲缬沙坦钠片降压、倍他司汀、盐酸雷尼替丁注射液、多潘立酮等对症支持治疗。
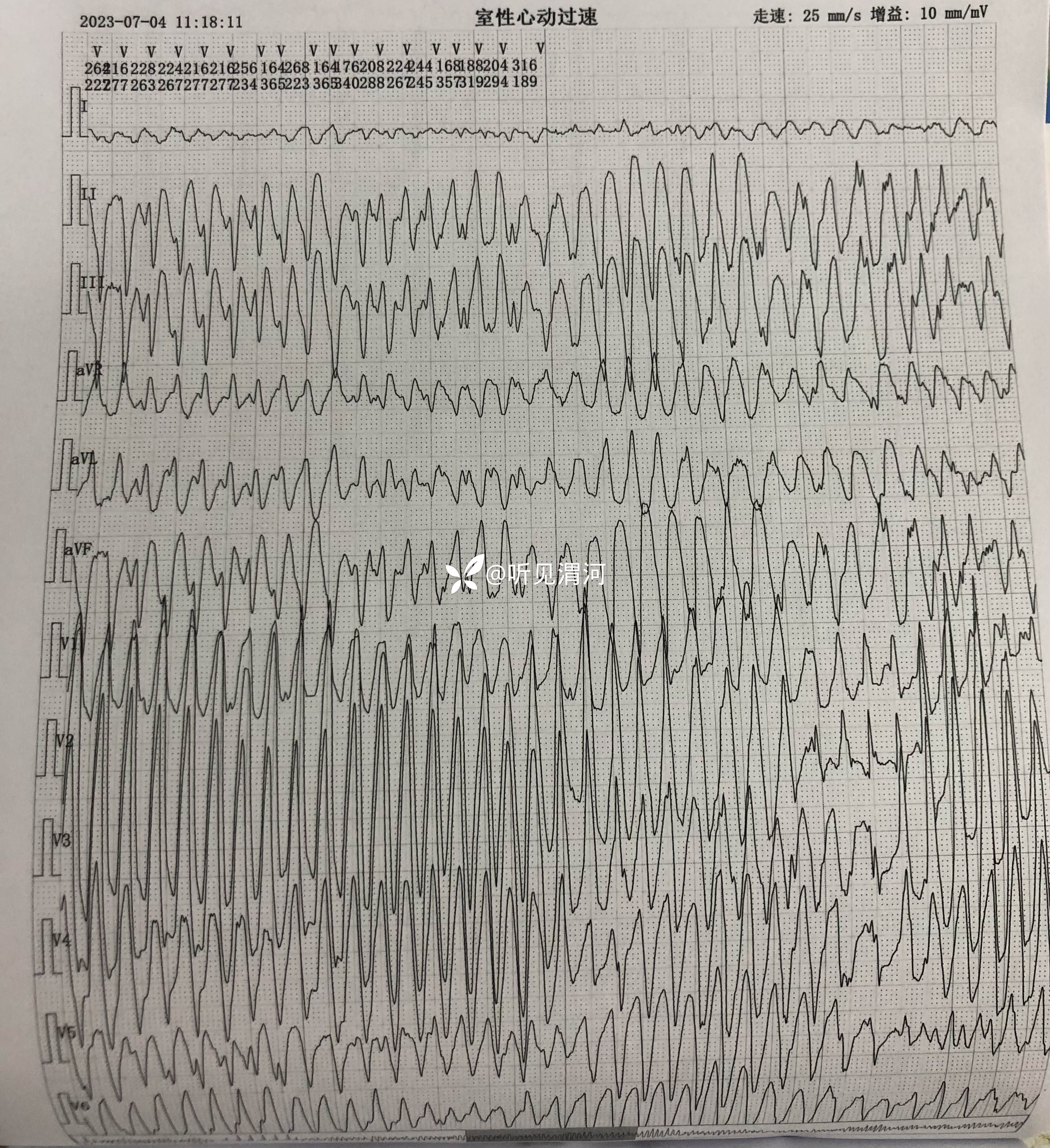
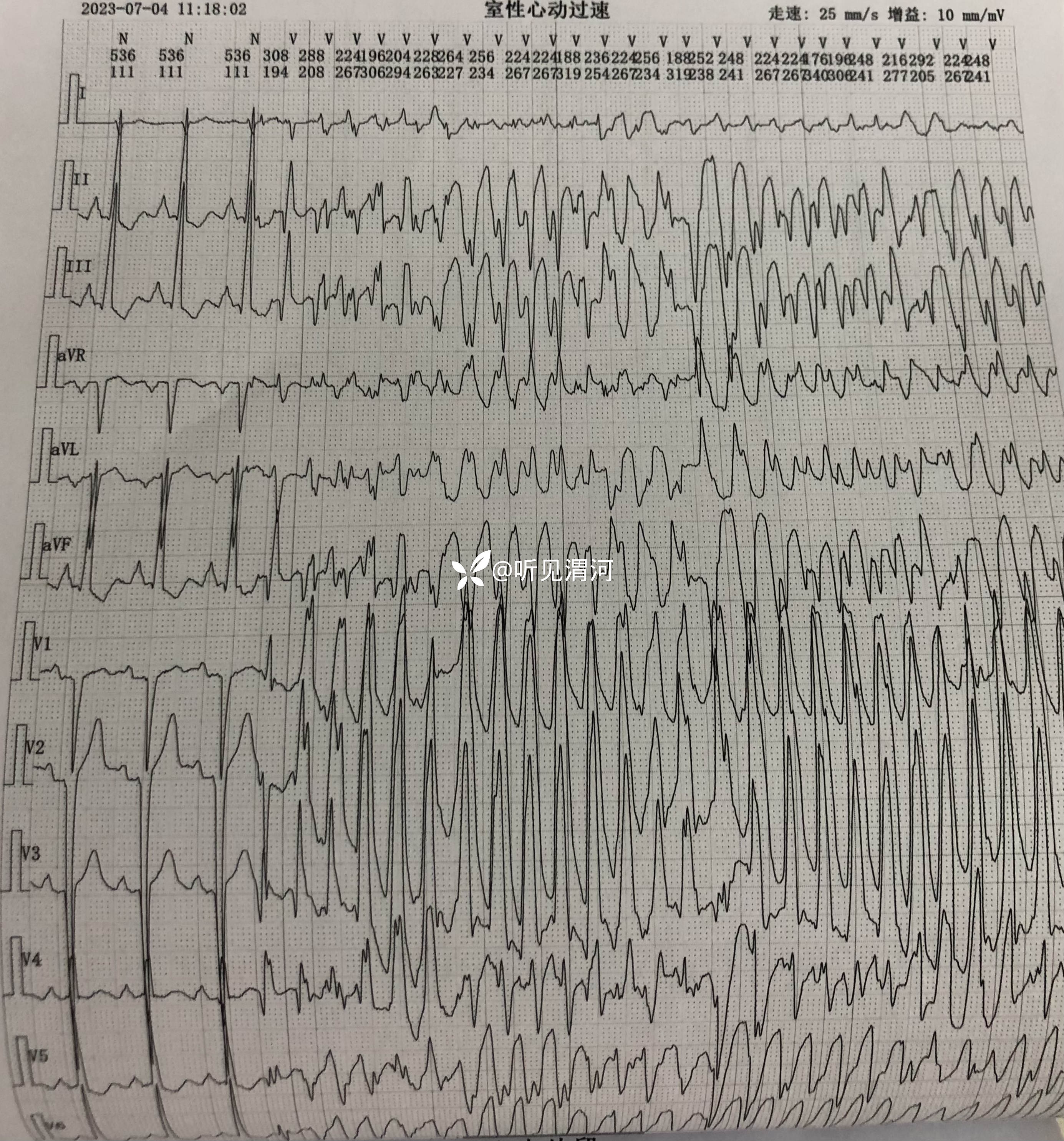
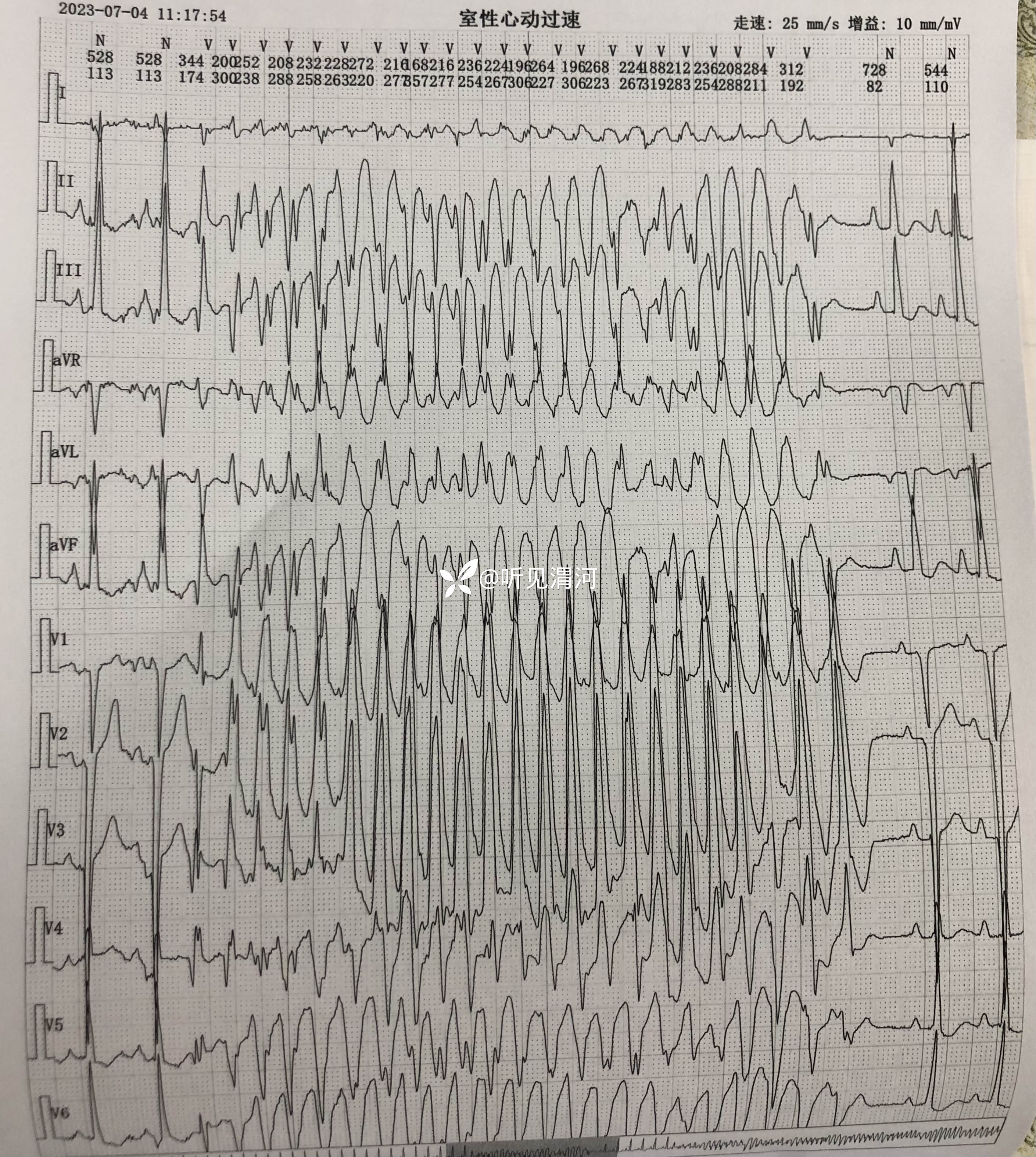
患者于11:10左右不遵卧床医嘱,在家属陪同下坚持自行下地如厕,于11:18分突然出现意识丧失,立即转运至病床,查患者无自主呼吸及脉搏,心电监护示尖端扭转型室速,立即球囊面罩辅助呼吸、胸外按压,静脉注射盐酸利多卡因注射液0.1g、硫酸镁注射液5g入250m1生理盐水静点,同时准备气管插管及除颤仪,11:28分气管插管成功,11:30给予呼吸机辅助呼吸,呼吸机模式A/C模式、潮气量400ml、氧浓度100%,心电监护示室颤,继续胸外按压及反复静脉注射盐酸肾上腺素注射液抢救,分别于11:41分、11:47分、11:57分各除颤1次,除颤未成功,给予盐酸胺碘酮注射液复律,静点碳酸氢钠注射液100m1,持续心肺复苏等抢救;患者意识未恢复,无自主呼吸,血压、脉搏仍测不出,经患者家属沟通商量后放弃治疗,患者于12:45分死亡。

头颅CT、胸部、上腹部CT急诊科未做,住院未来及。
总结与讨论
1.部分家属很不理解,患者在家情况还可以,为什么入院后在短时间内病情加重或死亡,如该患者情况。
2.该患者死亡考虑恶性心律失常,是什么原因引起
3.如这种情况,如何和家属沟通、才能让患者家属接受。
(2023年7月4日)
















































