罕见呼吸科病历分享:喘息+肺塌陷,诱发患者脑梗、偏瘫,这个病千万别忽视!
喘息+肺塌陷,诱发患者脑梗、偏瘫,这个病千万别忽视!
引言
当空气进入胸膜间隙, 肺与胸壁之间的区域发生肺塌陷。如果它是一个完全塌陷,影响肺的范围比较广,被称为气胸。如果仅肺的局部被影响, 它叫肺不张。如果肺部的一个小区域受到影响, 可能没有症状。如果一个大面积的影响, 可能会感到呼吸急促和快心率。在临床上肺塌陷的常见原因包括肺部疾病, 如肺炎或肺癌、使用呼吸机、胸部或腹部手术、呼吸道阻塞。本例案例将介绍一例罕见引起肺塌陷的病例,你能猜到原因吗?
病例汇报
患者,男,40岁,因“右上下肢麻木和无力15分钟”之主诉入院。
现病史:患者无明显诱因出现右上下肢麻木和无力,持续约15分钟,无胸闷气短,无恶心呕吐,被家人发现后推到我们医院的介入神经放射学门诊(OP)诊所,被诊断为右偏瘫。颅脑MR成像显示左顶叶有急性梗死。颈部CT血管造影显示左颈内动脉远端严重狭窄(90%)。
既往史:有糖尿病和高血压病史,从未吸烟。童年时期患有哮喘,成年痊愈,从未进行哮喘相关的药物的治疗。
体格检查:生命体征在正常范围内,神经系统检查显示右侧偏瘫,无脑神经系统缺损。其他系统的检查未见明显异常。
辅助检查:
血常规:血红蛋白为130g/L(正常范围为130-170g/L),白细胞计数为10.7×109/L(正常4-11×109/L),66.7%为多晶型、23.8%为淋巴细胞、1.2%为嗜酸性粒细胞和3.2%的单核细胞。
血糖和血液生化正常。
胸部X线片正常。
DSA检查显示左侧颈内动脉海绵状段重度狭窄(70%-80%),远端血流充足。
惊心动魄,病情一波三折
完善DSA检查后,在没有血液动力学不稳定的情况下,患者出现了肢体感觉器功能明显下降,右侧肢体完全偏瘫,再次行脑部MRI显示双侧各叶均出现多发急性梗死。患者被转移到重症监护室。
18小时后,肢体感觉器进一步下降,并出现了新发的呼吸急促。胸部检查显示整个左肺无呼吸音,胸部听诊显示右肺有喘息声。动脉血气分析显示低氧血症。
随即开始接受氧疗和雾化支气管扩张剂治疗。床边胸部X片显示左肺完全塌陷(图1A)。随着呼吸急促和氧气需求的增加,需要气管插管和有创机械通气(IMV)。
IMV后,在频繁雾化支气管扩张剂治疗、积极的胸部物理治疗和间歇性气管内抽吸的辅助下,氧合情况逐渐改善。气管内吸出物为粘液性质,送去进行细菌培养,48小时后结果呈阴性。
24小时后复查胸部X光片显示左肺完全扩张(图1B)。
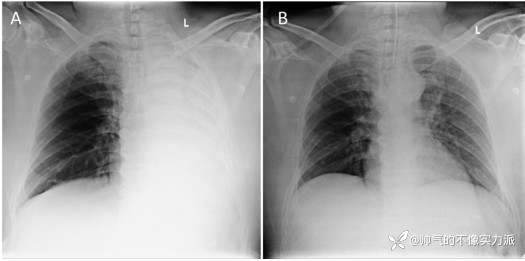
图1
(A)胸部X线片前后视图显示左肺完全塌陷
(B)气管插管后1天拍摄的胸部X线片显示左肺完全扩张,气管插管在原位
看到这里,你能猜到是什么原因引起的肺塌陷吗?
鉴于目前胸部听诊双侧都能听到持续的喘息声,以及肺部完全塌陷在一天内完全消退,因此考虑了对过敏性支气管肺曲霉菌病(ABPA)的怀疑,并进行血液检查。结果显示血清总IgE为2500 IU/mL(正常值<100 IU/mL),血清烟曲霉特异性IgE为1.43 kUA/L(正常值<0.35 kUA/L),血清烟雾曲霉特异性IgG为33.5 mg/L(正常值<27 mg/L)。
根据1)患者过去有哮喘病史,2)肺塌陷清除的速度快,3)胸部听诊中发现的喘息声,我们考虑该患者为ABPA引起的肺塌陷。
明确诊断后,治疗有的放矢
患者开始接受全身皮质类固醇治疗和口服伊曲康唑治疗。通过药物治疗,全身感觉功能逐渐改善,支气管痉挛持续改善,5天后他停止了IMV。在接下来的几天里,他被转移出重症监护室,并开始接受康复治疗。此时进行的胸部高分辨率CT扫描显示左肺下叶线性肺不张(图2)。
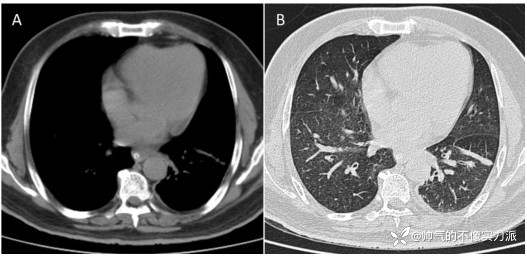
图2 胸部高分辨率CT
(A)纵隔窗和(B)肺窗,(A)和(B)均显示左肺下叶线性肺不张
病情转归,柳暗花明
经过持续治疗,他的喘息症状得到了缓解,他出院后服用了治疗神经系统药物,同时接受了家庭雾化支气管扩张剂治疗、口服泼尼松和口服伊曲康唑。一个月后在OP诊所进行的随访显示,仍持续性右侧偏瘫,但呼吸系统检查正常。他继续在日常活动中被限制在家中,并继续进行物理治疗和康复治疗。
知识扩展:ABPA
ABPA是烟曲霉过敏引起的一种变应性肺部疾病,表现为支气管哮喘(简称哮喘)和反复出现的肺部阴影,可伴有支气管扩张。该病并不少见,但由于临床对该病认识不足,容易被漏诊或误诊,往往发展至晚期出现不可逆性结构改变才得以确诊。
2022年中华医学会呼吸病学分会哮喘学组制定了ABPA诊治专家共识[2],在国际人类和动物真菌学会(ISHAM)的基础上结合我国临床实际情况制定了以下诊断标准(须具备第1项、第2项和第3项中的至少2条):
(1)相关疾病:
①哮喘(特别是难治性哮喘或重症哮喘);
②其他:支气管扩张症、慢阻肺、肺囊性纤维化等。
(2)必需条件:
①烟曲霉特异性IgE升高,或烟曲霉皮试速发反应阳性;
②血清总IgE水平升高(>1000 U/ml)。
(3)其他条件:
①血嗜酸性粒细胞计数>0.5×109/L;
②影像学与ABPA一致的肺部阴影;
③血清烟曲霉特异性IgG抗体升高。
ABPA患者的胸部X线片表现各不相同,从正常的胸部X线片到疾病后期的单侧或双侧短暂浸润、实变、节段性或肺叶塌陷和纤维化均可出现。肺叶完全单侧塌陷是一种相对较不常见的放射学表现,表1总结了既往发表的关于ABPA完全性肺塌陷的文献综述。
表1 关于ABPA完全性肺塌陷的文献综述[1]

治疗方法包括避免变应原接触、口服皮质类固醇治疗,抗真菌药物(如伊曲康唑、伏立康唑)和生物靶向治疗药物[3]。
口服激素是治疗ABPA的基础治疗,剂量及疗程取决于临床分期。吸入激素不作为ABPA的首选治疗方案,对于全身激素减量至≤10mg/d的患者,联合使用ICS可能有助于哮喘症状的控制。
抗真菌药物(如伊曲康唑、伏立康唑)可能通过减少真菌定植、减轻炎症反应而发挥治疗作用。对于激素依赖患者、激素治疗后复发患者,建议使用。
生物靶向治疗药物如抗IgE抗体、抗IL-5抗体、抗IL-4/13抗体均可使ABPA患者的症状得到改善,但仍缺乏大样本临床应用证据,长期疗效并不明确,并不推荐常规使用。
小结
完全性单侧肺塌陷可能是ABPA的首次临床或放射学表现,即使在没有哮喘病史的患者中也是如此;
ABPA的临床表现缺乏特征性,尤其是在疾病的早期,可被误诊或漏诊多年,往往发展至晚期出现不可逆性结构改变才得以确诊;
虽然诊断ABPA不需要支气管镜检查,但对于需要立即恢复气道通畅的呼吸衰竭患者,可能需要支气管镜检查;
早期诊断、及时给予全身激素治疗,可控制病情,防止不可逆性肺部损害的发生。
















































