圆锥角膜的方方面面以及角膜地形图(自我学习与分享)
侵权声明:本贴的资料大部分来自于网络和本人购买的书籍,没有版权,如有侵犯,请联系我,我立即删除。
圆锥角膜在临床上并非罕见病,但对于早期诊断,相信有很大部分年轻医生或者非视光屈光角膜等专科医生,很难,像我,概念基本了解,临床实际操作起来,实在有点模棱两可。
非典型的,特别是潜伏期的圆锥角膜诊断实属非易。至少对我而言是这样的。
下面先了解几个基本概念:
@定义:圆锥角膜(keratoconus)是一种以角膜扩张为特征,致角膜中央部向前凸出、变薄呈圆锥形并产生高度不规则散光的角膜病变。圆锥角膜的文献报道最早可追溯至两百多年前。发病机制至今不明,治疗比较困难,造成的角膜散光、角膜后弹力层破裂后角膜水肿、角膜瘢痕等问题,严重威胁患者的视力。,既往的治疗都是行穿透角膜移植术,但术后发生免疫排斥反应或植片内皮细胞慢性失代偿等问题,导致手术的远期预后较差。
@流行病学:圆锥角膜好发于15~20岁青年人,但在9~40岁之间均可发病,一般认为发病年龄越小,病程进展越快;临床主要症状为单眼或双眼近视,其中一只眼近视和散光进行性加剧,且光学眼镜难以矫正。圆锥角膜的患病率较低,中国的患病率为0.1‰~0.5‰。
@诊断
根据临床表现,圆锥角膜分为以下四期。
潜伏期:当一眼已确诊为圆锥角膜,另一眼出现角膜散光时,应当诊断为潜伏期,角膜地形图表现为角膜明显散光或轻度后圆锥;
初期:表现为近视,角膜曲率增大,逐渐发展成为规则或不规则散光,角膜中央厚度变薄,角膜地形图表现明显后圆锥;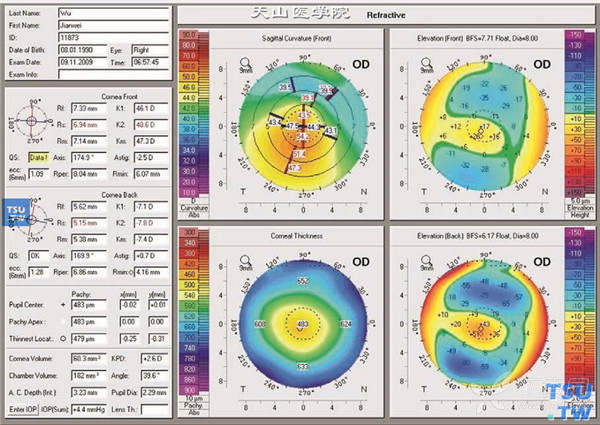
完成期:出现典型的圆锥角膜症状,视力下降明显,框架眼镜或硬性透气性角膜接触镜(rigid gas permeable lens,RGP)不能矫正,主要原因是角膜明显前凸造成不规则散光,有四个临床体征:
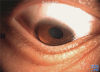
Munson征:嘱患者眼向下看时,下眼睑缘的弯度因前凸角膜的异常支撑而变畸形。
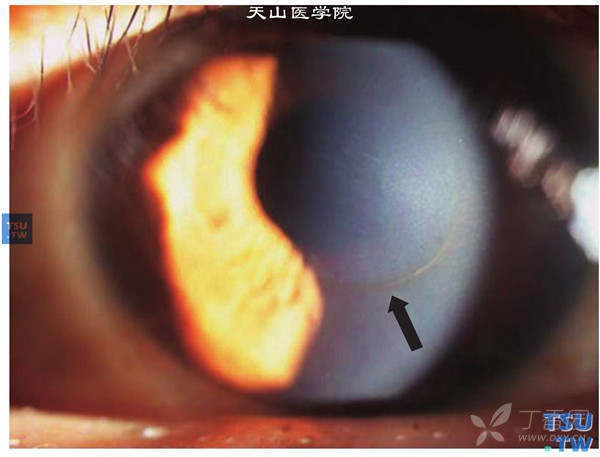
Fleischer环:在前凸的角膜锥底部的角膜上皮及基底内有铁质沉着,为一棕褐色环,在裂隙灯显微镜的钴蓝色光下更易发现。
Vogt线:在角膜的中央区,见基质深板层皱褶增多而引起的数条混浊或半透明的白色细线,多为垂直状,还有的为水平状,在对眼球加压后,此线可消失。
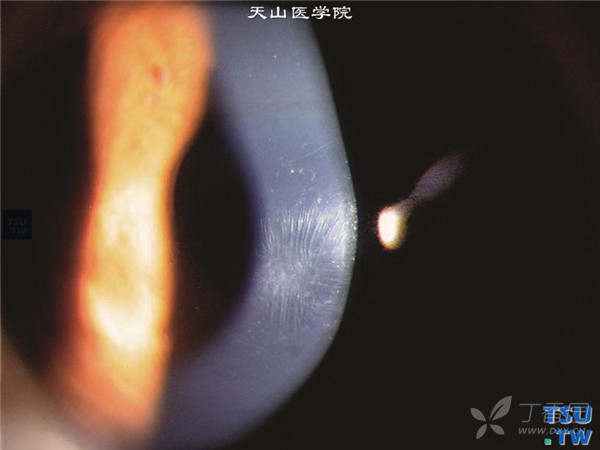
角膜呈明显锥状前凸,中央变薄;

瘢痕期:角膜中央后弹力层破裂,表现为视力突然下降,角膜中央明显水肿,混浊,自愈后形成白色瘢痕,视力下降不能矫正。
根据典型的临床表现诊断该病并不困难,角膜地形图在诊断早期圆锥角膜方面具有重要的价值。
对圆锥角膜进行早期的筛查、治疗和患者教育十分重要。圆锥角膜的潜伏期和初期,角膜未明显变薄,角膜曲率一般不超过50D,其导致的散光可以通过配戴框架眼镜或RGP来矫正;配戴RGP后矫正视力明显下降,说明角膜曲率在增大,此时应进行深板层角膜移植术,达到加固变薄的角膜和改善视力的目的,但手术后散光是必然的,深板层角膜移植术后患者的角膜厚度在600~700μm之间,为进一步的屈光手术提供了充分的可操作空间;手术后一年,缝线逐步拆除,角膜植片透明,将进行屈光重建工程的最后一步,即用准分子激光矫正角膜散光。如发生急性圆锥,角膜后弹力层破裂,应尽早行穿透角膜移植手术。目前圆锥角膜的治疗还有角膜基质内基质环植入术、热成形术以及近年进行的角膜核黄素紫外光交联法等。角膜核黄素紫外光交联法是应用紫外光照射,使圆锥角膜病理性相关胶原蛋白力学特性改变,增加胶原纤维自身硬度和胶原纤维间的共价键连接,阻止圆锥的发展,核黄素是一种光敏氧化剂,使其疗效明显增加。
















































