迷走右锁骨下动脉与I型喉不返神经--右侧结节性甲状腺肿
 普外孙礼刚 达人已点赞
普外孙礼刚 达人已点赞患者女性,41岁。发现颈前包块4年。
患者4年前体检发现右侧甲状腺结节,无不适未与处置。近期自觉肿物增大明显,遂来院就诊,建议手术,门诊收入院。病程中,肿块逐步增大 ,患者无声音嘶哑,偶有饮水呛咳,无突眼,无颈部疼痛 ,无吞咽呼吸不适,无怕热多汗,无心慌手抖等不适。
既往:体检;无家族史。
查体:颈软,气管居中,颈静脉无充盈,颈动脉无异常搏动。右侧甲状腺可及肿物,大小约5cm,质韧,无压痛,活动度可,可随吞咽活动,双侧颈部未及肿大淋巴结。
术前检验均正常。
术前检查:
喉镜:双侧声带运动正常。
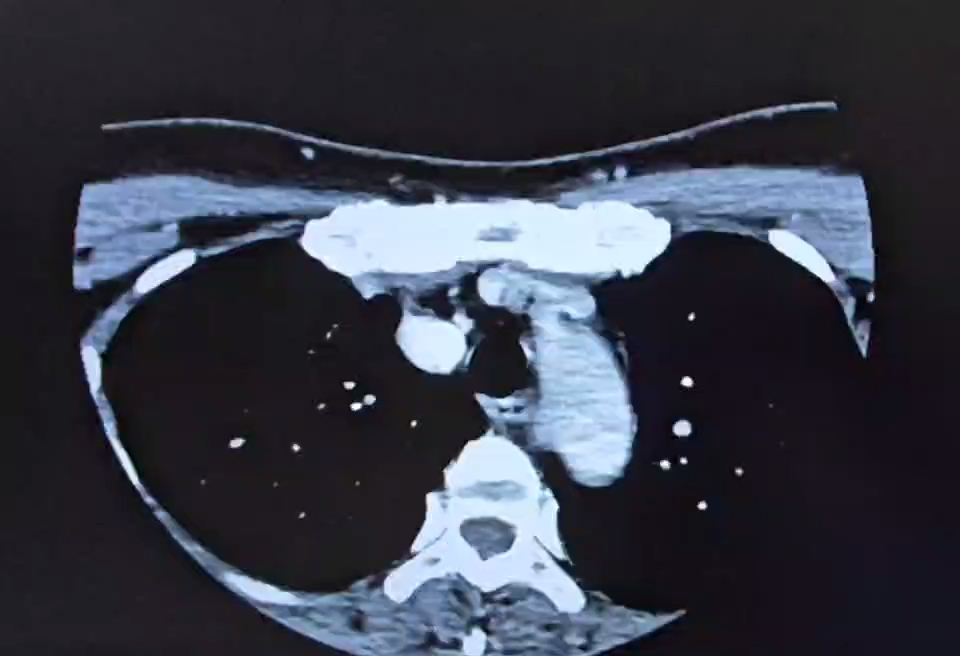
胸片示:两肺纹理略多稍粗,气管局部左偏伴右缘弧形压迹,心脏稍大,胸椎侧弯。(见图1)

胸片可见颈部气管受压左偏
甲状腺彩超:双侧甲状腺外形正常,包膜光整,内部回声欠均匀;于右叶甲状腺中下极内部可见一左右径46.2mm,前后径30.9mm,上下径51.3mm团块,紧贴甲状腺包膜,水平位(0分)生长,边缘光整(0分),内部结构实性为主(0分),呈低回声(0分),未见明显点状强回声,CFI示团块呈混合型血供,血供极丰富。弹性成像示结节质中,弹性评分3分(5分评分法);拟诊CTIRADS 3类。 双甲状旁腺区未见明显异常团块回声;双侧颈部淋巴结正常显示。双侧颈动脉、颈静脉、甲状腺上动脉和甲状腺下动脉未见明显受压征象。(见图2、3、4)



右甲结节穿刺细胞学:见滤泡上皮细胞、组织细胞,细胞形态倾向良性。 备注:Bethesda报告分类 II。
甲状腺增强CT:右侧甲状腺增大,右侧甲状腺中下极可见低密度结节,大小约41*38mm,增强扫描明显不均匀强化。左侧甲状腺大小、形态未见明显异常,左侧甲状腺密度欠均匀。气管受压、左偏。其它颈部软组织无明显异常。双侧颈部间隙、颌下及颏下多发小淋巴结显示。(见图5、6)


查阅甲状腺增强CT可见迷走右锁骨下动脉,考虑喉不返神经可能。(见图7、视频)

可见自主动脉弓发出一支动脉于气管、食管后方从左向右走行

完善术前准备,于全麻下行右甲+峡部切除术。右甲可及肿物约6cm,气管受压偏向左侧。于气管左侧切线处超声刀离断峡部,右甲被膜下注射纳米炭示踪剂,结扎切断右甲上动脉及上极,残端双道结扎,结扎切断右甲侧静脉,将右甲向左侧翻起。仔细辨识,于右侧气管食管沟未探及喉返神经。向上寻找,于环甲肌外后方探及非返型喉返神经,信号传导正常。拖出下极部分,完整游离,带血供原位保留右侧上下甲状旁腺,行右甲+峡部切除术。标本送冰冻病理回报:结节性甲状腺肿。神经监测示右喉返神经信号传导正常。创面严密止血,气管旁置单腔引流管一根,逐层关闭切口。术毕。(见图8、9、10、11,视频)

颈前隆起

离断上极,神经监测探针优先寻找喉返神经

完整切除右侧甲状腺

右侧喉返神经与上极血管伴行,考虑为I型喉不返,极易损伤

术中视频,神经监测喉不返神经信号良好
患者术后恢复良好,无声音嘶哑,无饮水呛咳,无手足麻木。术后第2天出院,术后7天拆线。术后病理回报:右甲大小 7.5×4.5×3.8cm,紧邻被膜切面见一结节,大小4.7×4×3.5cm:滤泡结节性病变。
【讨论及文献摘录】
出生于130年的Galen是古罗马时代的医学大师,通过对猿类等动物解剖创立了解剖学理论体系。他是第一个精确定义喉返神经功能的人,Galen描述了两条来自大脑的神经,它们沿着颈部两侧向下进入胸腔的路径中各有一个分支沿着神经下降的路径返回延伸到喉部的相关肌肉中。1823年Stedman首次在尸体解剖中发现喉不返神经。
正常的喉返神经起源于迷走神经干, 其下行至胸腔后分出左右喉返神经。左喉返神经在主动脉弓水平自迷走神经分出, 绕主动脉弓后(第 3~6 胸椎水平)沿气管食管沟垂直上行, 左迷走神经上行至颈部后常位于食管浅面, 且近中线。右喉返神经在右锁骨下动脉水平由迷走神经分出, 绕右锁骨下动脉后(第1~3胸椎水平)多斜行至颈部, 然后沿气管食管沟上行。(见图12、13)

甲状腺周围解剖结构图示--迷走神经走行

胸腔内巨大甲状腺肿切除术后,右喉返神经绕锁骨下动脉上行
【图13来源:Muhoozi R , Yu F , Tang J ,et al.Transient Palsy of Recurrent Laryngeal Nerve Postresection of Giant Substernal Goiter[J].Thorac Cardiov Surg Reports, 2014, 03(01):051-054.DOI:10.1055/s-0034-1368099.】
喉不返神经是一种罕见的解剖变异类型,一般发生于右侧,发生率 0.2%~1.0%,(也有右喉返神经与喉不返神经同时存在的情况)其不同于喉返神经在胸部从迷走神经分出后再上行至颈部入喉,而是在颈部就从迷走神经分出入喉,走行的路径取决于其从迷走神经分出水平的高低,一般都呈现出一个向下的环路,但也可以有水平和向上的路径。
依据喉返神经的起始位置不同将其分为3 型 :①Ⅰ型起自喉气管连接平面以上,与甲状腺上极血管伴行下行入喉;②Ⅱa 型为 NRLN 在相当于甲状腺 峡部平面自迷走神经分出后,行走于甲状腺下动脉的上方,上行入喉;③ Ⅱb 型为自迷走神经发出后先向下行,NRLN 在甲状腺下动脉主干的下方或分支之间,再返向上行入喉。
右侧甲状腺手术时,常规解剖位置未见喉返神经,可从入喉处寻找。喉不返神经与正常喉返神经入喉点解剖位置相同。手术中应注意颈动脉鞘至喉之间的条索状结构,不要轻易离断。喉不返神经的发育及如何寻找确定,详见这一贴:术前CT阅片与术中喉不返神经识别1例
主动脉弓的正常解剖顺序为头臂干、左颈总动脉、左锁骨下动脉,头臂干再分出右颈总动脉和右锁骨下动脉。迷走右锁骨下动脉(aberrant right subclavian artery,ARSA)也被称为异位右锁骨下动脉,是指右锁骨下动脉起源异常,由正常的右头臂干起源变为降主动脉起始部起源。(见图14、15)

正常及迷走右锁骨下动脉示意图(来源:网络,侵删)

正常及迷走锁骨下动脉重建图(来源:网络,侵删)
迷走右锁骨下动脉可分为3个类型:1.于气管、食管后方向右肩胛部走行,最为多见,约占80%;2.于食管和气管之间走行,约占15%;3.于气管前走行,约占5%。
迷走右锁骨下动脉是一种先天性血管变异,最早可于胎儿期行产检时发现,可合并多种心内畸形,如室间隔缺损,永存左上腔静脉及圆锥动脉干发育异常等;或其他脏器发育异常时需考虑终止妊娠。考虑与遗传学疾病有关,染色体风险增加,需行进一步的遗传学检查。胎儿迷走右锁骨下动脉患儿成年后,其主动脉夹层动脉瘤的发生率可能增加;多伴随右侧喉不返神经。
随着年龄的增长,迷走右锁骨下动脉的起始部迂曲、扩张,可以对气管及食管产生压迫,少数病人后期可出现吞咽困难,刺激性干咳或声音嘶哑、呼吸困难、非特异性胸痛等症状,食管后迷走右锁骨下动脉的起始部易膨大或形成Kommerell憩室(见图16,来源:小谢影像部落),压迫食管,易与食管癌误诊,需仔细鉴别。锁骨下动脉开口处的直径大于相邻锁骨下动脉远端直径的 1.5 倍时才能诊断为 Kommerell 憩室,如果小于 1.5倍,则称为迷走锁骨下动脉。主动脉憩室(aortic diverticulum ,AD)是一种先天性主动脉弓发育畸形,表现为主动脉局部囊状扩张,形成憩室,其上连接迷走锁骨下动脉时称为Kommerell憩室,最为常见;当憩室位于动脉导管位置,且不伴迷走锁骨下动脉时,称为导管憩室(ducts diverticulum,DD)。主动脉憩室在成人患者中,多因气管、食管受压导致呼吸或吞咽困难,或伴发主动脉夹层时突发剧烈胸痛而被发现,病情较凶险,如果合并主动脉破裂,患者生存率很低。

(病例来源:瑞金医院 甲血外 严佶祺教授)
















































