以四肢僵硬、无力为表现的ALS一例
卫某某 男 60岁 2021-6-11入院
主诉: 四肢僵硬1年,加重伴无力半年
现病史: 1年前无明显诱因逐渐出现四肢僵硬感,伴四肢近端肌肉跳动及频繁抽筋,当时四肢力量基本正常,不影响日常工作生活,无言语含糊、饮水呛咳、吞咽困难、胸闷气短等,自行口服20服中药(具体不详),无明显好转。半年前上述症状进行性加重,并逐渐出现四肢无力感,以远端为著,主要表现为端碗、洗脸及刷牙等动作费力,上楼梯及爬坡困难及步行时间明显缩短,且运动后偶有气短症状,余基本同前,自行口服中成药(具体不详)后无好转。1月前就诊于“某军医大学附属医院”,行肌电图提示:神经源性损害(颈段、腰骶段受累,胸段可疑;重复神经电刺激(低频、高频)可见左腋神经递减现象。肌肉活检(右股四头肌)示:考虑神经源性损害,建议结合临床除外运动神经元病等。住院期间给予营养神经等对症处理。今为行进一步诊治入院。门诊以“四肢无力待查”收入我科。发病以来,神志清、精神可,食纳、夜休可,二便正常,体重减轻3kg。
既往史:既往“高血压病”史10余年,血压最高140/90mmHg,间断口服药物(具体不详),血压控制情况不详。 否认肝炎、结核、疟疾病史。否认心脏病史。否认糖尿病、脑血管疾病、精神疾病史。否认手术、外伤、输血史,预防接种史不详。药物过敏史:无,食物过敏史:无,其他过敏史:无。
个人史: 生居当地,无疫区居住史,无疫水、疫源接触史,无放射性物质、毒物接触史。
婚育史:适龄结婚,育有1子1女,配偶及子女均体健。吸烟30年,平均20支/日。少量饮酒,无冶游史。
家族史:母亲健在,父亲已故,兄弟姐妹5人,均体健,否认家族性遗传病史。
查体:T36.6℃,P85次/分,R20次/分,Bp154/100 mmHg,心肺腹查体无明显异常。
神经系统查体:GCS 15分,右利手,查体合作,问答切题,粗测智能基本正常。额纹对称,双眼闭目紧,双侧瞳孔等大等圆,直径约3.0mm,对光反射灵敏,眼球运动自如,无眼震,双侧鼻唇沟对称等深,口角无歪斜。悬雍垂居中,双侧软腭抬举良好,咽反射灵敏、转颈、耸肩均一致有力。颈屈肌、颈伸肌力量5级。伸舌居中,无舌肌纤颤及萎缩。左侧肱二头肌肌力4+级、右侧肱二头肌及双侧三角肌肱三头肌肌力5级;左手大小鱼际肌可见萎缩,左手握2指松、右手握力可,左手拇短展肌、示指伸肌、指总伸肌及抬腕力量3级,右手拇短展肌、示指伸肌、指总伸肌及抬腕力量4-级。双上肢肱二头肌反射、肱三头肌反射、桡骨膜反射均对称减低;双侧Hoffmann征、Rossolimo征、胸大肌反射及掌颏反射阴性,下颌反射阴性。双侧上、中、下腹壁反射可引出。左侧髂腰肌肌力4-级、右侧髂腰肌肌力4级,双侧股四头肌肌力5-级;右足背伸力量3级、左足背伸力量2级,双足跖屈力量5级。双下肢膝腱反射、跟腱反射对称减低;双侧膝阵挛、踝阵挛未引出。双侧巴氏征、Chaddock征均未引出。右侧大腿外侧肌肉活检处周围浅感觉减退,余四肢及躯干部深浅感觉正常,共济运动对称正常。颈软,无抵抗,双侧布氏征及克氏征均阴性。
辅助检查:肌电图(2021-05-08,某军医大学附属医院):神经源性损害(颈段、腰骶段受累,胸段可疑;重复神经电刺激(低频、高频)可见左腋神经递减现象。肌肉活检(2021-05-18,某军医大学附属医院):(右股四头肌)考虑神经源性损害,建议结合临床除外运动神经元病等。
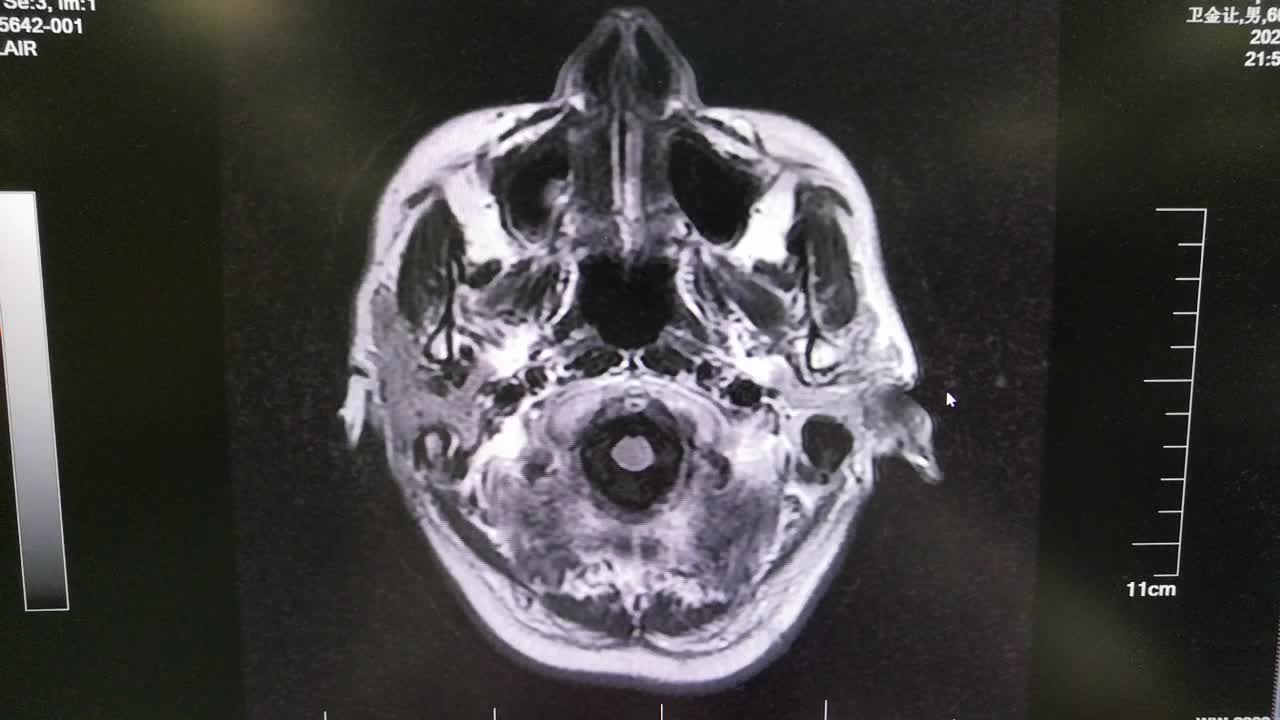

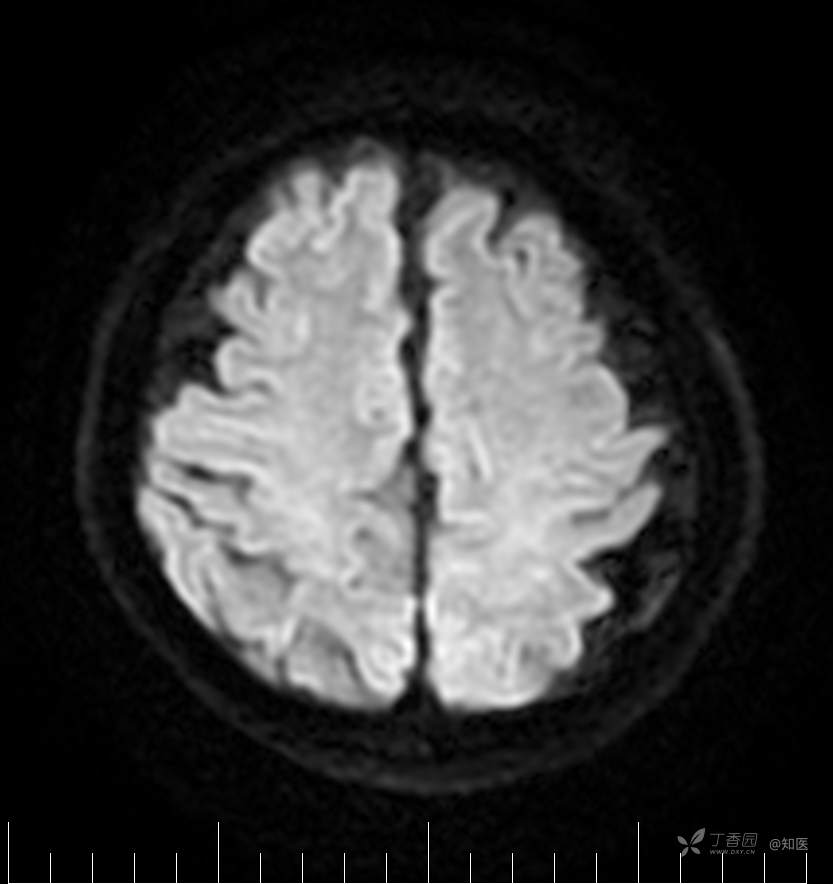
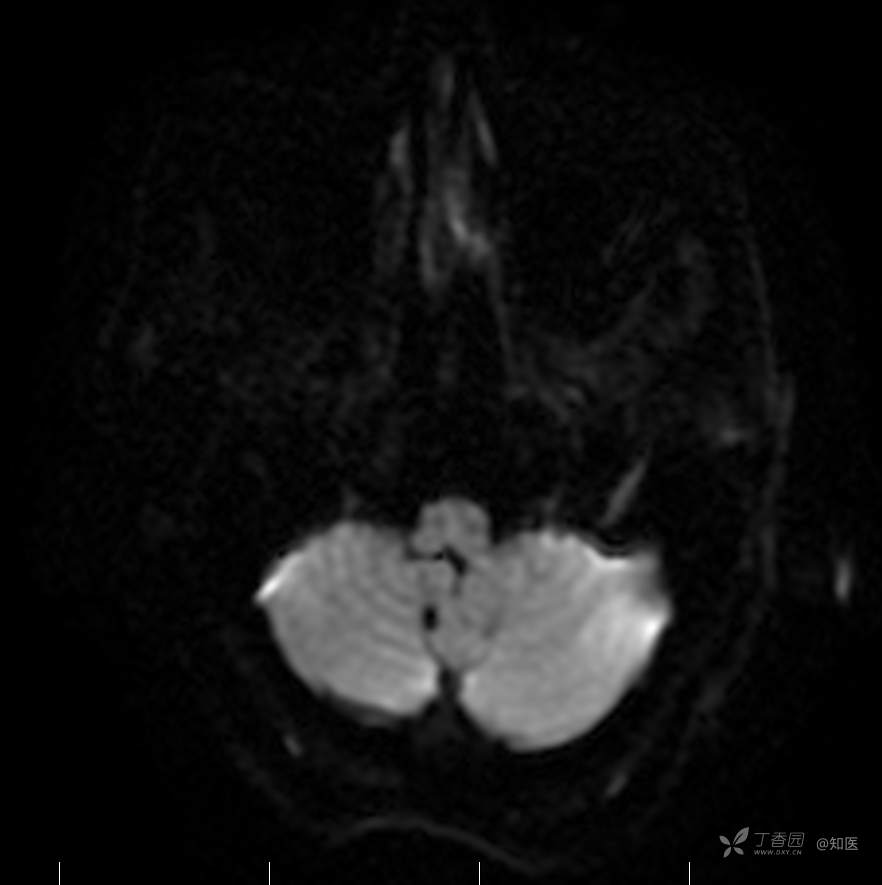
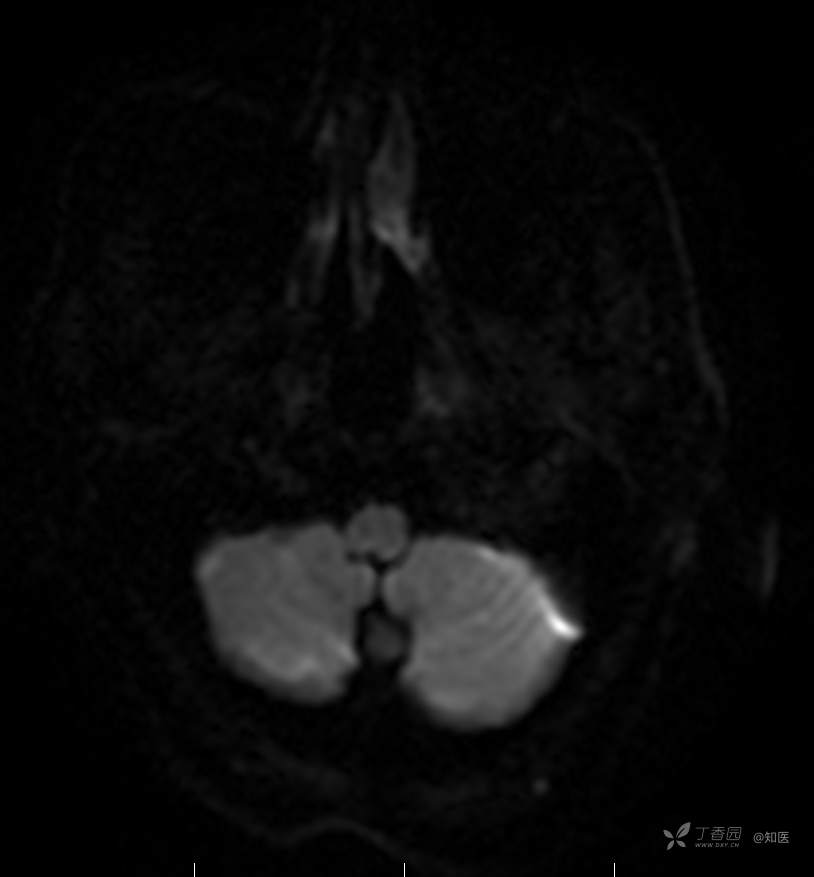
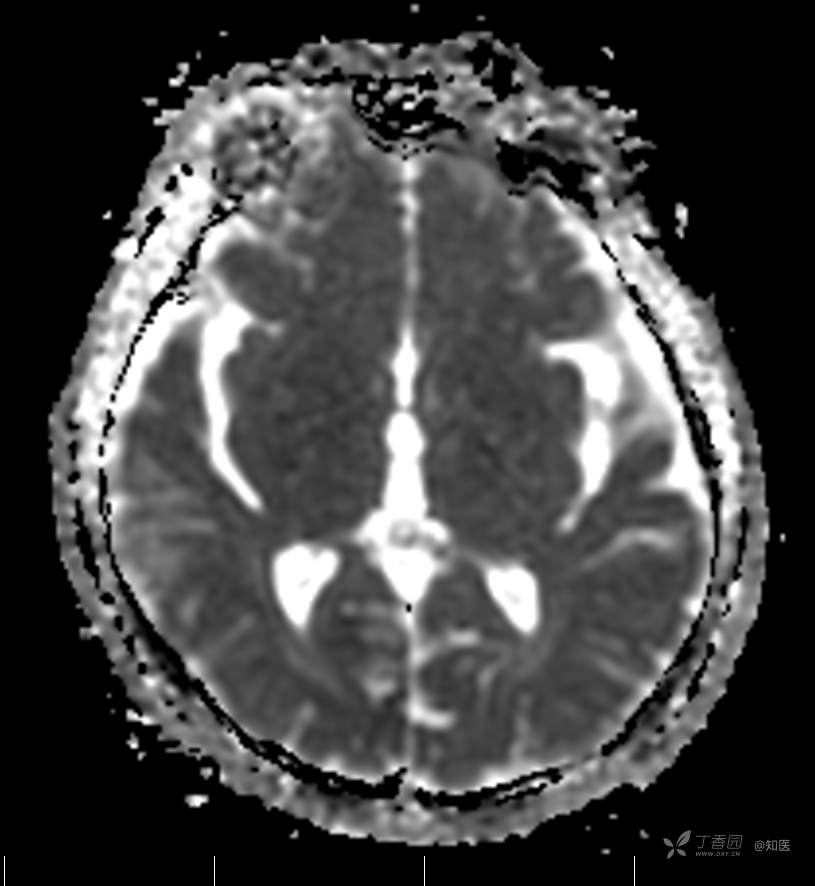
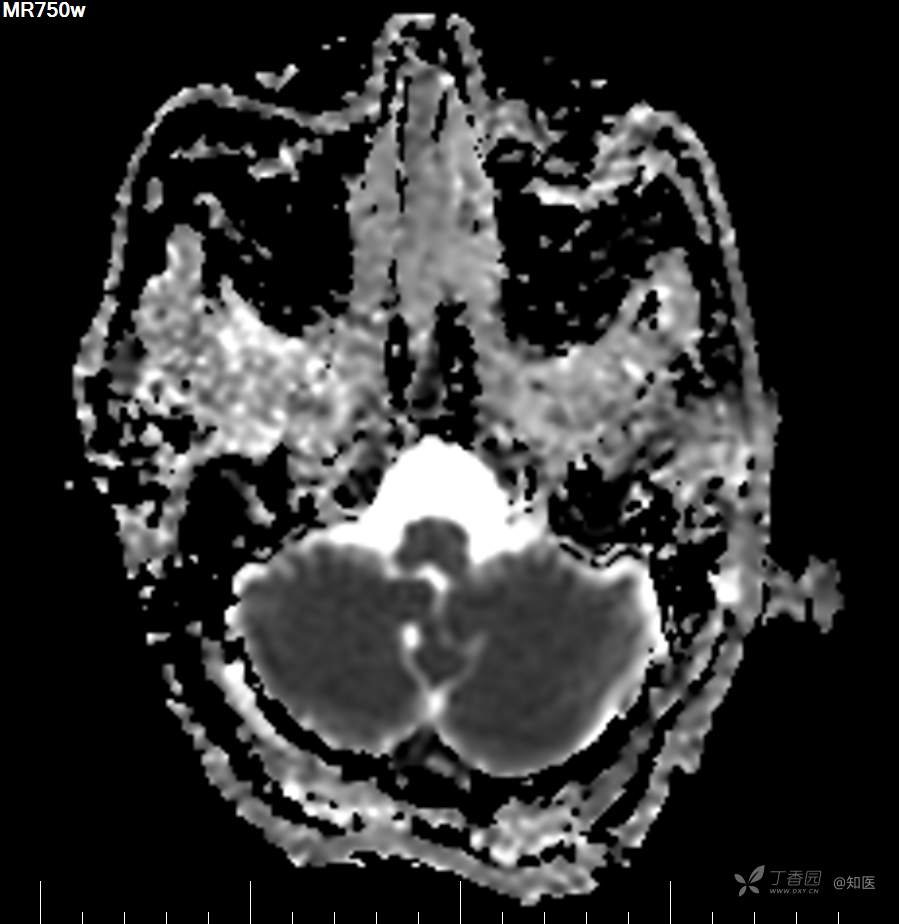
2021-6-15 DWI
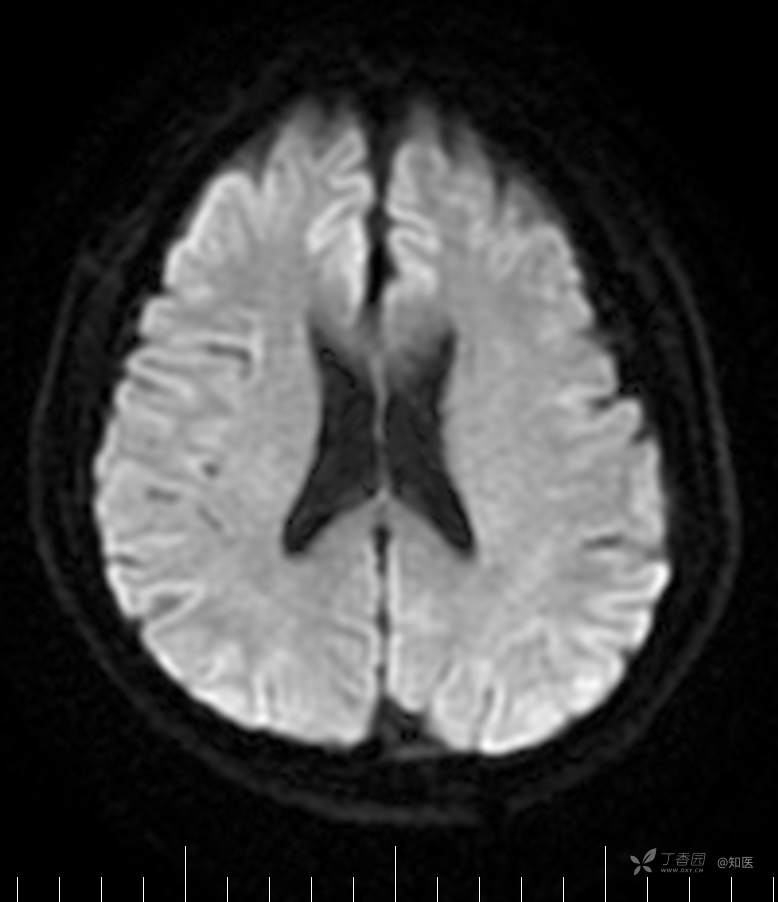
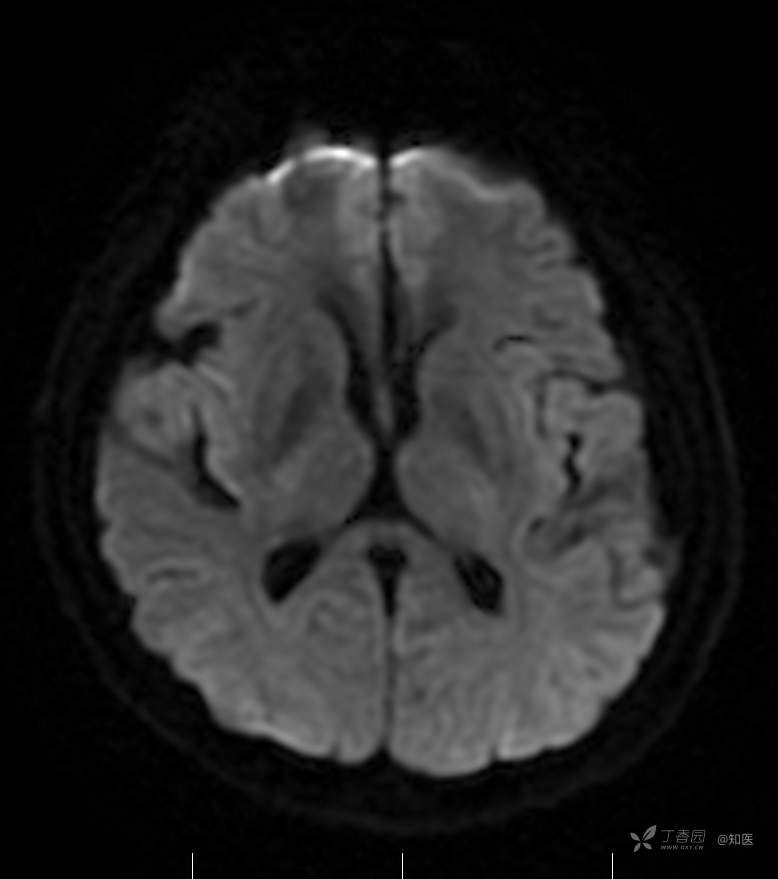
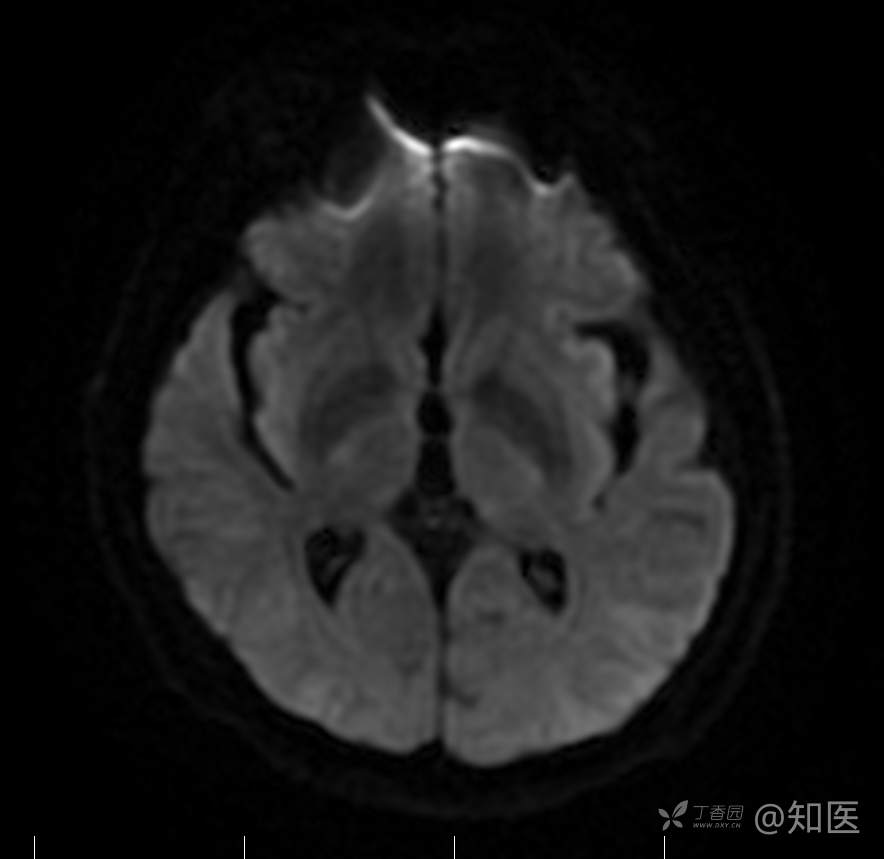
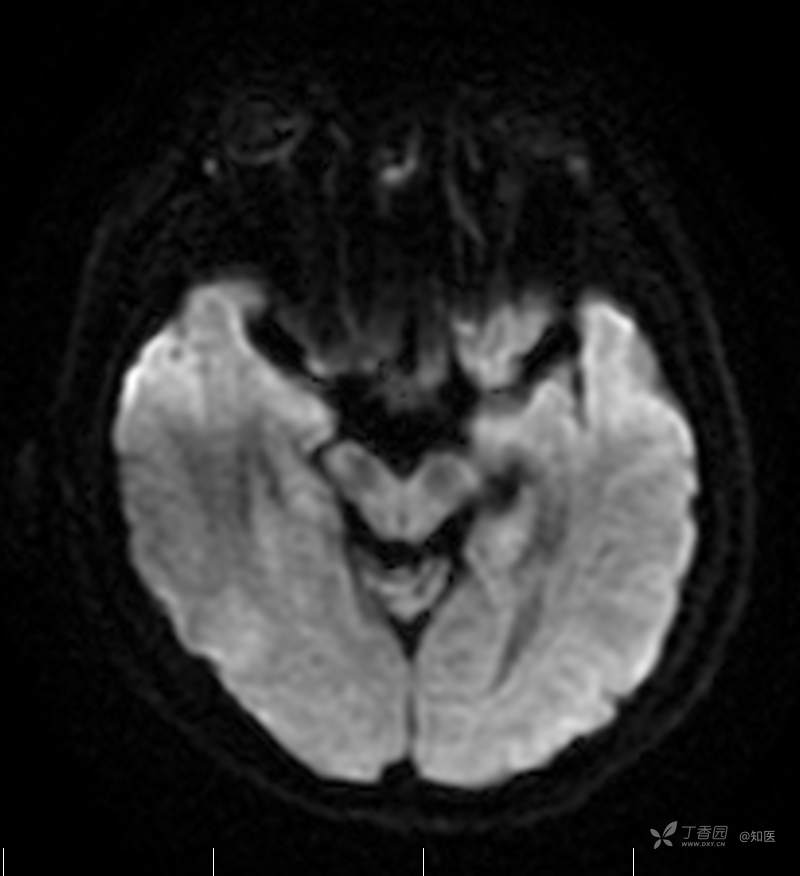
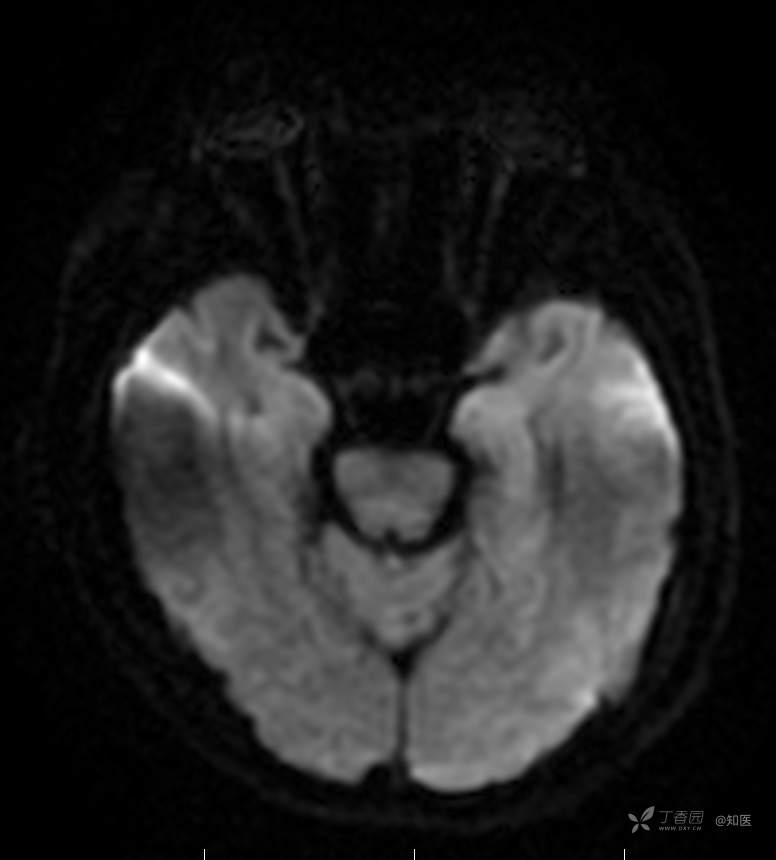
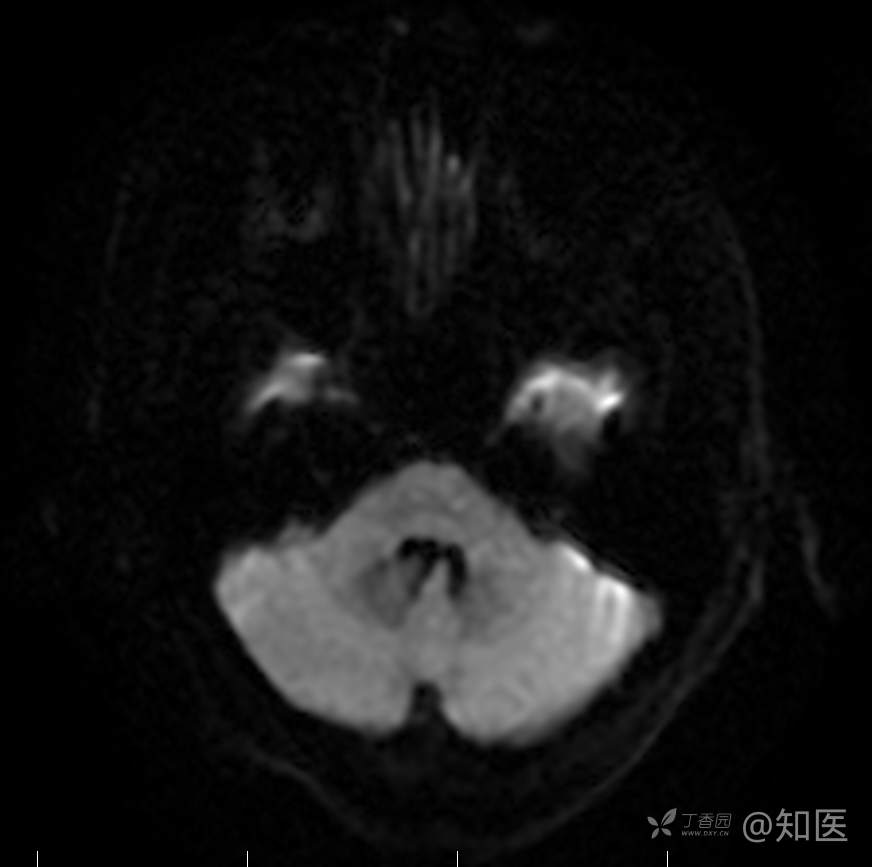
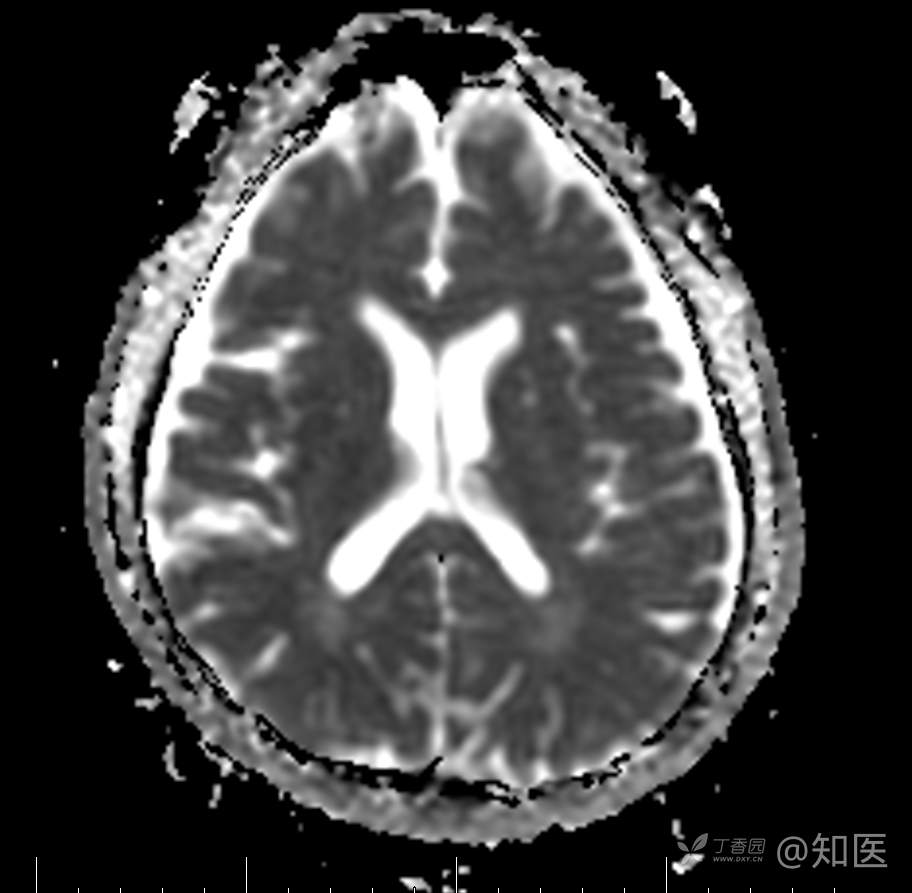
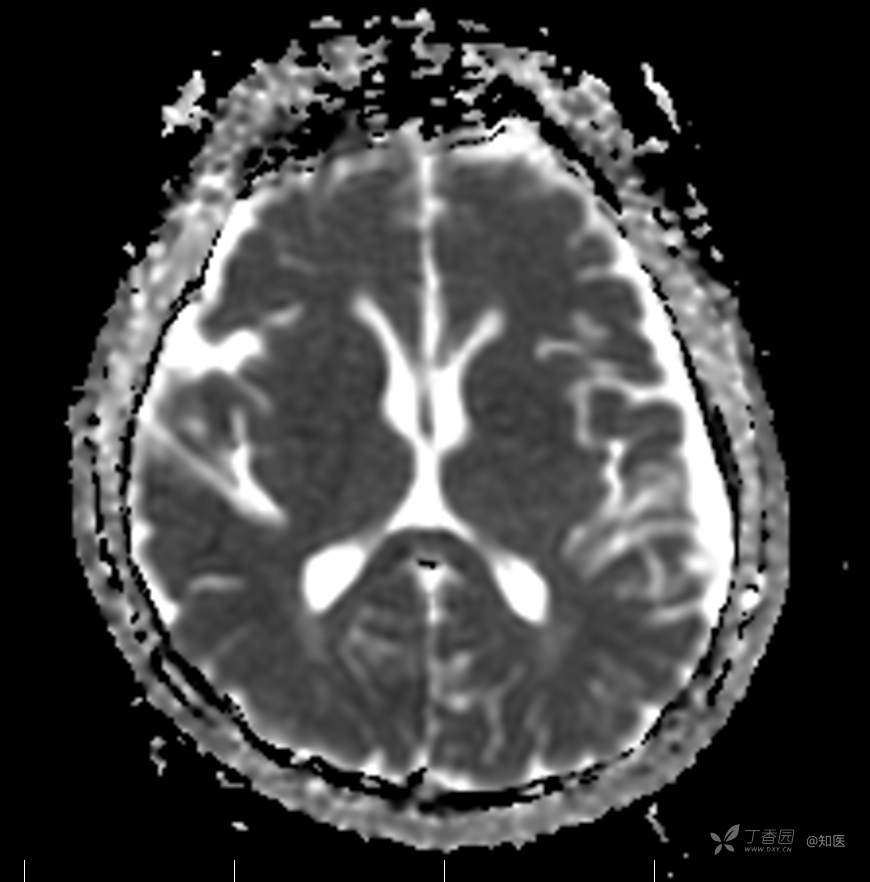
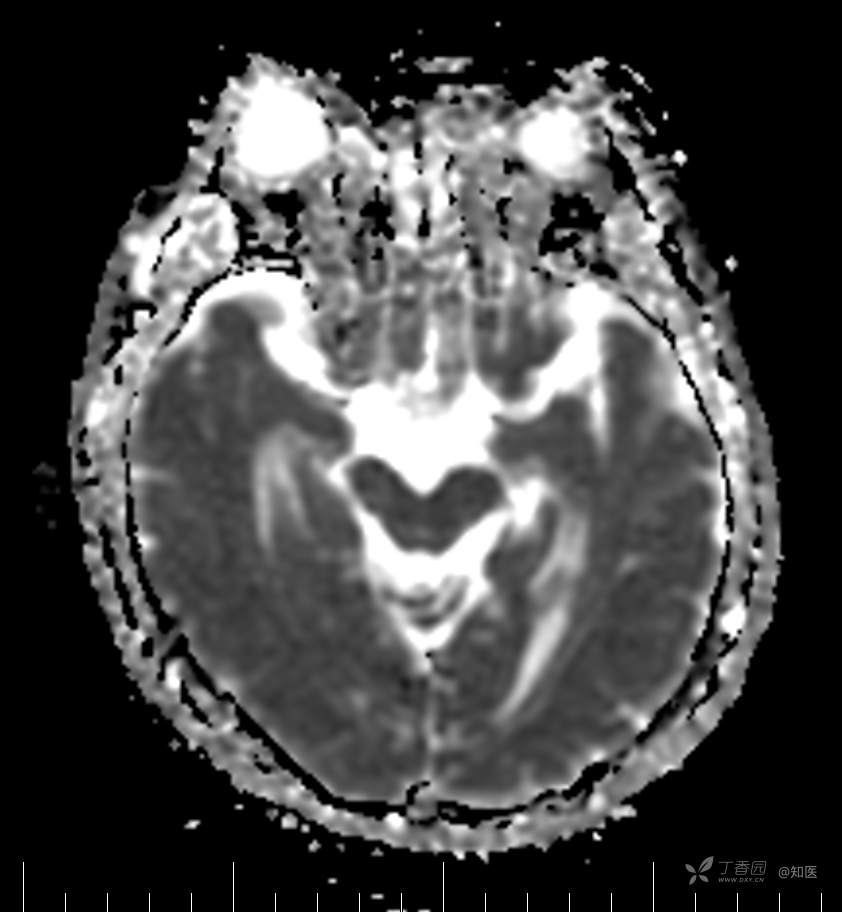
2021-6-15 ADC



初步诊断:1.肢体无力:肌萎缩侧索硬化症(ALS);2.高血压1级(中危)。
诊断依据:定位:以下运动神经元为主,依据:患者中老年男性,主要表现为四肢僵硬无力,以远端为著,并自觉肉跳及频繁抽筋,症状进行性加重,查体可见左侧大小鱼际肌及左侧胫前肌轻度萎缩,四肢远端肌力2-3级,四肢腱反射对称减低等阳性体征。定性:神经系统变性疾病,依据:隐匿起病,进行性加重,以四肢远端僵硬无力伴左侧肢体轻度肌肉萎缩为主要表现,查体可见明确下单位体征,上单位体征不明显,外院肌电图及肌肉活检均提示神经源性损害。
鉴别诊断:1.多灶性运动神经病(multifocal motor neuropathy,MMN):是一种以手部小肌肉无痛性不对称性无力、萎缩起病,呈缓慢进展的疾病。中青年发病,可伴肌肉束颤,逐渐波及前臂、上臂,少数患者可有舌肌受累,腱反射可活跃。同时,周围神经可发现非嵌压部位的运动神经传导阻滞。针电极肌电图在临床未受累肌肉往往正常,与ALS所表现的广泛性失神经不同。约50%-60%的MMN患者血中抗神经节苷脂抗体滴度增高,免疫抑制剂或免疫球蛋白治疗效果好。2.脊髓型颈椎病:该病由颈椎骨质、椎间盘或关节退行性改变,造成相应部位脊髓伴或不伴神经根受压的一种脊髓病变。本病与ALS均好发于中老年人,临床表现相似。但颈椎病性脊髓病无舌肌萎缩和束颤,无球麻痹,胸锁乳突肌肌电图正常,可与本病鉴别。
2021-06-12日晨查房,追问病史,诉1年余前在抱孩子(约15kg)时发现双上肢无力,精细活动尚可,当时旁人觉其行走姿势异常,自觉四肢抽筋明显;上述症状进行性加重,半年前双上臂抬举困难,表现为洗脸、梳头、刷牙等动作时双上肢难以抬起,且上楼梯、上坡等费力;4月余来行走距离明显缩短,且逐渐出现活动后气短的表现;半月前发现下肢肌肉萎缩,以左下肢为著;余无特殊补充。入院后自觉肢体无力症状基本同前,食纳、夜休尚可,二便正常,余未诉特殊不适。生命体征平稳,心肺腹查体无明显异常。
神经系统查体:GCS 15分,右利手,查体合作,问答切题,粗测智能基本正常。额纹对称,双眼闭目紧,双侧瞳孔等大等圆,直径约3.0mm,对光反射灵敏,眼球运动自如,无眼震,双侧鼻唇沟对称等深,口角无歪斜。悬雍垂居中,双侧软腭抬举良好,咽反射灵敏、转颈、耸肩均一致有力。颈屈肌、颈伸肌力量5级。伸舌居中,无舌肌纤颤及萎缩。双侧岗上肌、岗下肌可见萎缩;双侧三角肌可见偶发肉跳、肌力5级,左侧肱二头肌肌力4+级、右侧4-级,双侧肱三头肌肌力4+级;双手握力可,双手大小鱼际肌及第一骨间肌可见萎缩,左侧明显,左侧手腕背伸力量4级、右侧4+级,双侧拇短展肌肌力4-级,双侧示指伸肌肌力3级,左侧指总伸肌肌力4级、右侧4-级,双侧小指展肌肌力4-级。双上肢肌张力对称减低。左侧肱二头肌反射迟钝、右侧未引出,双侧桡骨膜反射及肱三头肌反射未引出。左侧胸大肌反射阳性、右侧未引出,双侧Rossolimo征阳性、Hoffmann征阴性,下颌反射阴性。腹壁反射未引出。双下肢可见肌肉萎缩,以左侧明显;左侧髂腰肌肌力4级、右侧4-级,双侧股四头肌肌力5级,双足背伸力量3级,左足跖屈力量4级、右足4+级。双下肢肌张力对称基本正常。双侧膝腱反射、跟腱反射迟钝,双侧跖反射消失,双侧巴氏征未引出。右侧大腿外侧肌肉活检瘢痕周围浅感觉缺失,余肢体及躯干深浅感觉正常,共济运动对称正常。颈软,无抵抗,双侧布氏征及克氏征均阴性。二线主治医师查看患者后示:1.再次询问病史,补充同前。目前患者诊断考虑肌萎缩侧索硬化症(ALS)可能性大。诊断依据:定位:上下运动神经元(脊髓前角细胞、锥体束等),依据:患者中老年男性,以“双上肢无力”起病,症状进行性加重,并逐渐波及双下肢(左侧为著),发病来自觉肉跳及抽筋频繁,1月来有活动后气短表现,查体可见双手大小鱼际肌、第一骨间肌及双下肢肌肉萎缩,以左侧更为明显,肌力查体同上,但四肢腱反射普遍减低至消失,可查及双侧Rossolimo征、左侧胸大肌反射等病理征。定性:神经系统变性疾病,依据:隐匿起病,症状进行性加重,以肢体无力、僵硬、肌肉萎缩及活动后气短等、症状为主要表现,查体可见明确上下单位体征,但上单位体征不明显,外院肌电图及肌肉活检均提示神经源性损害。鉴别诊断:1)脊肌萎缩症(SMA):指一类由于脊髓前角细胞为主的变性导致肌无力和肌萎缩的疾病,可呈常染色体隐性、显性或X连锁隐性等不同遗传方式,具有进行性、对称性、以近端为主的弛缓性瘫痪和肌肉萎缩为特征的遗传性下运动神经元病,通常自手的小肌肉开始(爪形手、猿手),以精细活动受损为主,逐渐蔓延至上肢和下肢,反射消失,感觉障碍不出现。2)肯尼迪病:是一种X连锁隐性遗传病,成人发病,缓慢进展,主要表现为球部和四肢肌肉萎缩、无力和束颤,肌电图为慢性神经源性损害、SNAP波幅下降支持诊断,主要依赖基因检测确诊。2.目前患者诊断仍不能完全明确,建议完善相关基因检查(外院已抽血,结果未归),协助明确诊断。同时完善肌电图、脑电图、肺功能、头颅FLAIR+DWI+SWI及微量元素、血沉、免疫、风湿等相关检查。暂给予营养神经等对症支持治疗。密观病情变化,遵嘱执行。
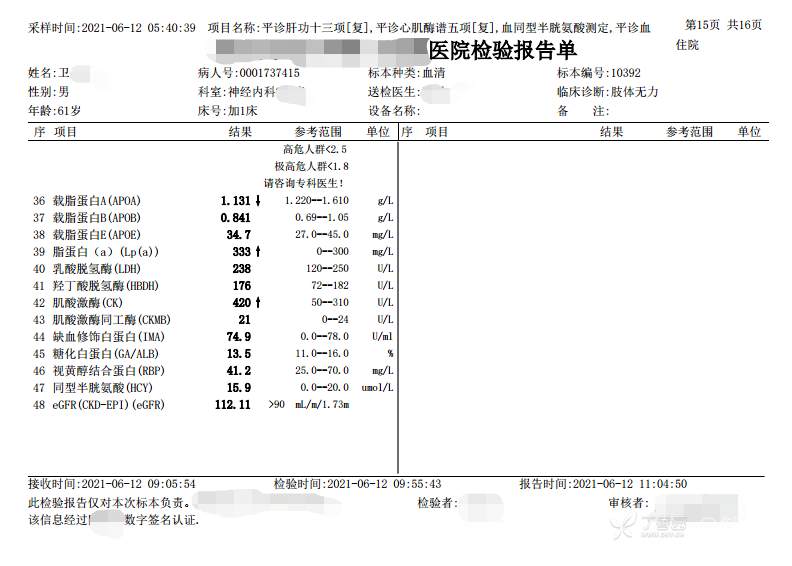
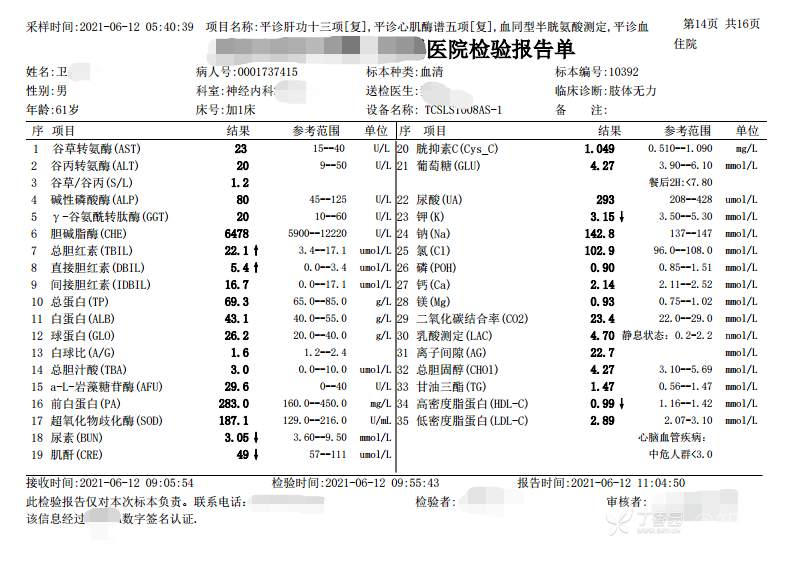
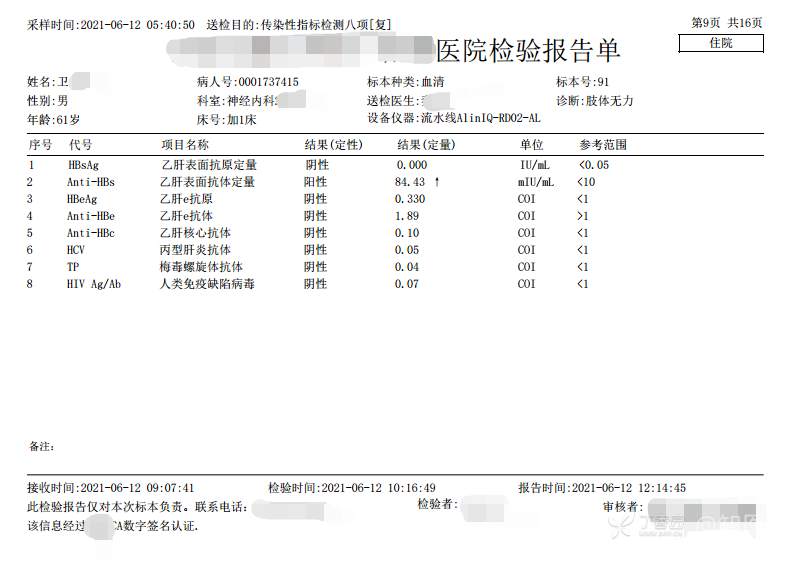
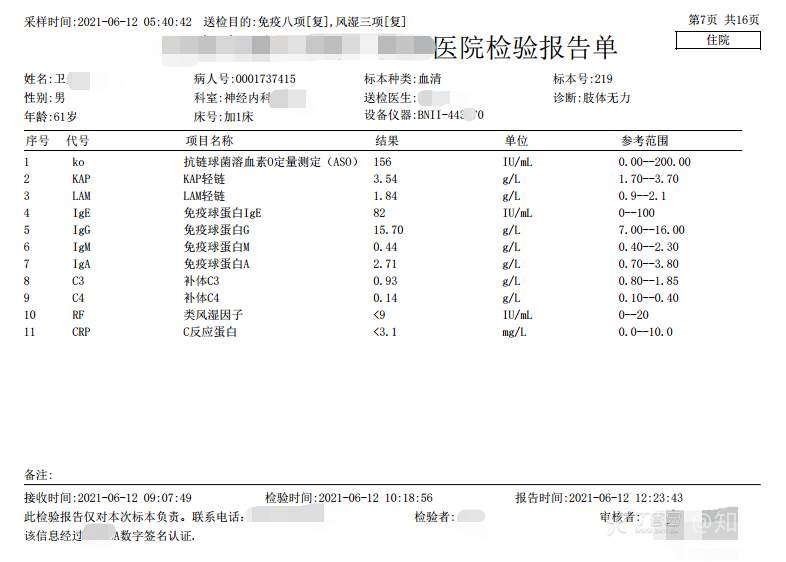
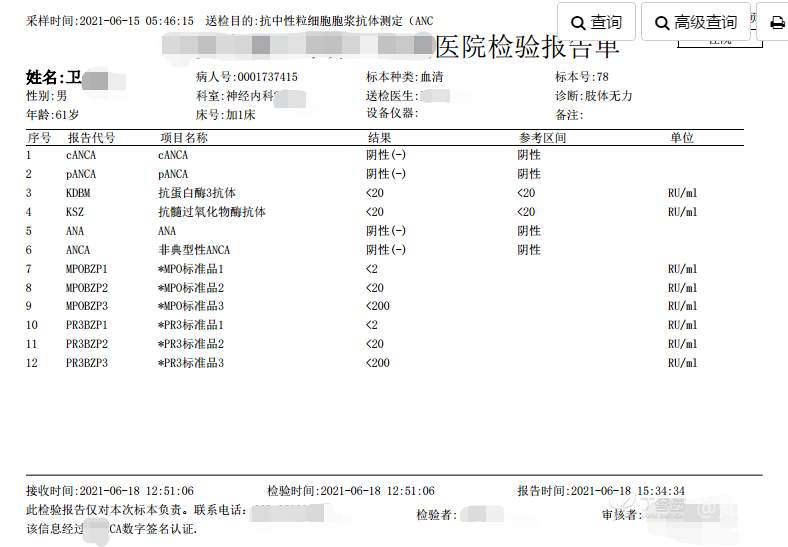
2021-06-13日晨查房,患者诉肢体无力、活动后气短等症状基本同前,余未诉特殊不适。血压:146/101mmHg。神经系统查体:GCS 15分,右利手,查体合作,问答切题,粗测智能基本正常。额纹对称,双眼闭目紧,双侧瞳孔等大等圆,直径约3.0mm,对光反射灵敏,眼球运动自如,无眼震,双侧鼻唇沟对称等深,口角无歪斜。悬雍垂居中,双侧软腭抬举良好,咽反射灵敏、转颈、耸肩均一致有力。颈屈肌、颈伸肌力量5级。伸舌居中,无舌肌纤颤及萎缩。双侧岗上肌、岗下肌可见萎缩;双侧三角肌可见偶发肉跳、肌力5级,左侧肱二头肌肌力4+级、右侧4-级,双侧肱三头肌肌力4+级;双手握力可,双手大小鱼际肌及第一骨间肌可见萎缩,左侧明显,左侧手腕背伸力量4级、右侧4+级,双侧拇短展肌肌力4-级,双侧示指伸肌肌力3级,左侧指总伸肌肌力4级、右侧4-级,双侧小指展肌肌力4-级。双上肢肌张力对称减低。左侧肱二头肌反射迟钝、右侧未引出,双侧桡骨膜反射及肱三头肌反射未引出。左侧胸大肌反射阳性、右侧未引出,双侧Rossolimo征阳性、Hoffmann征阴性,下颌反射阴性。腹壁反射未引出。双下肢可见肌肉萎缩,以左侧明显;左侧髂腰肌肌力4级、右侧4-级,双侧股四头肌肌力5级,双足背伸力量3级,左足跖屈力量4级、右足4+级。双下肢肌张力对称基本正常。双侧膝腱反射、跟腱反射迟钝,双侧跖反射消失,双侧巴氏征未引出。右侧大腿外侧肌肉活检瘢痕周围浅感觉缺失,余肢体及躯干深浅感觉正常,共济运动对称正常。颈软,无抵抗,双侧布氏征及克氏征均阴性。辅助检查:血清蛋白电泳[2021-6-12 12:51:03]:α2-球蛋白6.50%。凝血六项[复][2021-6-12 11:45:57]:血浆凝血酶原时间比值0.93;凝血酶原国际标准化比值0.93。贫血因子三项[复][2021-6-12 11:30:36]:维生素B12>1476.00pmol/L。平诊肝功十三项[复],平诊心肌酶谱五项[复],血同型半胱氨酸测定,平诊血脂八项,平诊肾功七项[复],平诊电解质八项[复][2021-6-12 11:04:50]:尿素3.05mmol/L;肌酐49umol/L;钾3.15mmol/L;高密度脂蛋白0.99mmol/L;载脂蛋白A1.131g/L;脂蛋白(a)333mg/L;肌酸激酶420U/L;总胆红素22.1umol/L;直接胆红素5.4umol/L。血尿粪常规、免疫八项、风湿三项、血沉、传染指标、血同型半胱氨酸、糖化血红蛋白等未见明显异常。肺通气功能大致正常。三线主任医师及二线主治医师查看患者后示:1.电解质检查提示低钾血症,已加用枸橼酸钾颗粒口服(1袋/次,3次/日),并嘱患者多进食高钾食物,择期复查电解质水平,如仍存在低钾血症,可酌情予静脉补钾治疗。2.肺功能检查正常,考虑患者ALS诊断可能性大,可予静脉用依达拉奉,但该药为非医保,需与患者及家属充分沟通并签字同意。因患者外院已做腰穿,脑脊液生化、常规及细胞学检查未见异常,此次住院可不复查腰穿,继续等待ALS相关基因及我院复查肌电图等结果。余治疗暂不调整,密观病情变化,遵嘱执行。
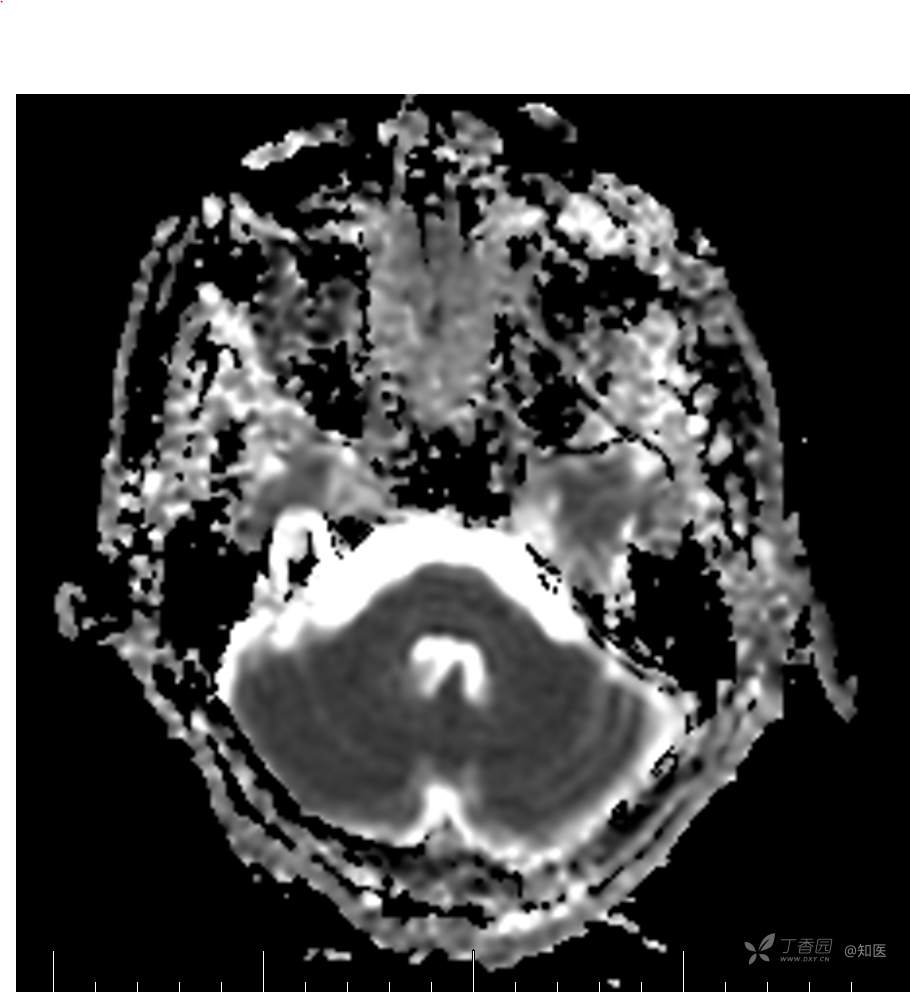
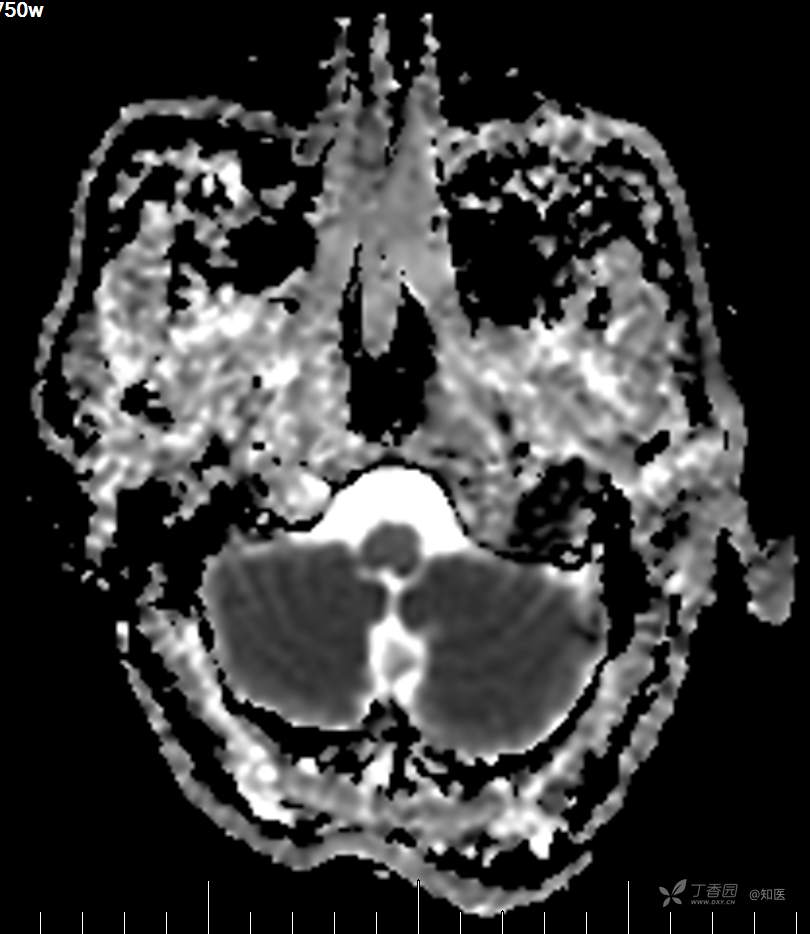
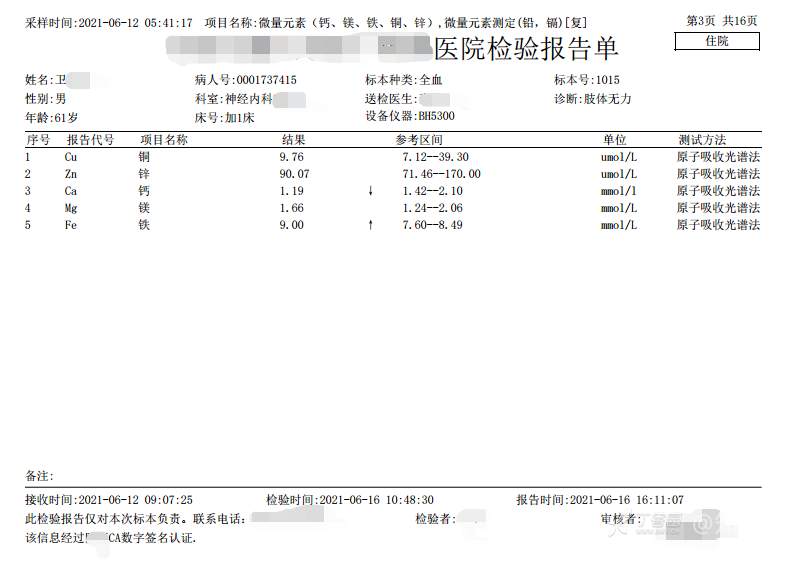
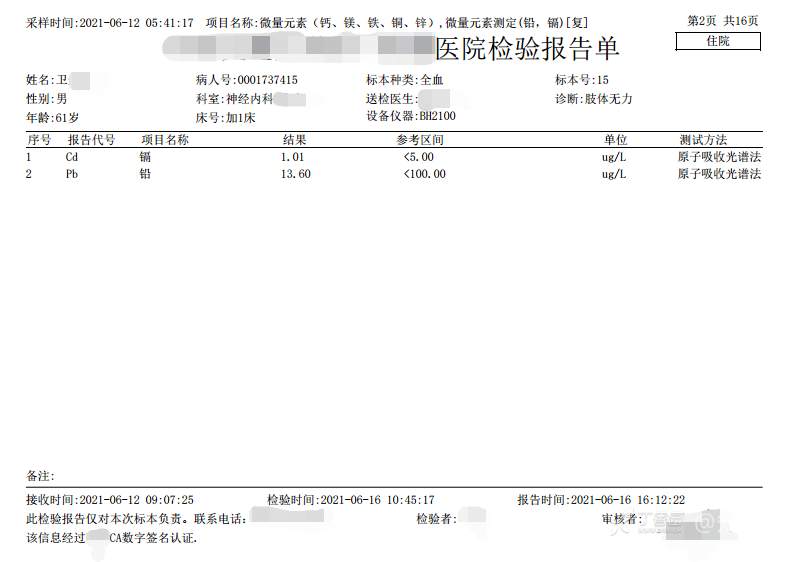
2021-06-16日晨查房,患者自觉入院治疗后肢体无力症状较前稍改善,仍有活动后气短,余未诉特殊不适。ALSFRS-R评分:44分(单项均大于等于2分)。血压:123/63mmHg。神经系统查体:GCS 15分,右利手,查体合作,问答切题,粗测智能基本正常。额纹对称,双眼闭目紧,双侧瞳孔等大等圆,直径约3.0mm,对光反射灵敏,眼球运动自如,无眼震,双侧鼻唇沟对称等深,口角无歪斜。悬雍垂居中,双侧软腭抬举良好,咽反射灵敏、转颈、耸肩均一致有力。颈屈肌、颈伸肌力量5级。伸舌居中,无舌肌纤颤及萎缩。双侧岗上肌、岗下肌可见萎缩;双侧三角肌可见偶发肉跳、肌力5级,左侧肱二头肌肌力4+级、右侧4-级,双侧肱三头肌肌力4+级;双手握力可,双手大小鱼际肌及第一骨间肌可见萎缩,左侧明显,左侧手腕背伸力量4级、右侧4+级,双侧拇短展肌肌力4-级,双侧示指伸肌肌力3级,左侧指总伸肌肌力4级、右侧4-级,双侧小指展肌肌力4-级。双上肢肌张力对称减低。左侧肱二头肌反射迟钝、右侧未引出,双侧桡骨膜反射及肱三头肌反射未引出。左侧胸大肌反射阳性、右侧未引出,双侧Rossolimo征阳性、Hoffmann征阴性,下颌反射阴性。腹壁反射未引出。双下肢可见肌肉萎缩,以左侧明显;左侧髂腰肌肌力4级、右侧4-级,双侧股四头肌肌力5级,双足背伸力量3级,左足跖屈力量4级、右足4+级。双下肢肌张力对称基本正常。双侧膝腱反射、跟腱反射迟钝,双侧跖反射消失,双侧巴氏征未引出。右侧大腿外侧肌肉活检瘢痕周围浅感觉缺失,余肢体及躯干深浅感觉正常,共济运动对称正常。颈软,无抵抗,双侧布氏征及克氏征均阴性。辅助检查:微量元素(钙、镁、铁、铜、锌),微量元素测定(铅,镉)[复][2021-6-16 16:11:07]:钙1.19mmol/l;铁9.00mmol/L。急诊电解质七项[复][2021-6-16 10:41:41]:钾3.55mmol/L。血细胞分析+五分类[2021-6-16 9:57:17]:淋巴细胞百分比19.5%。[头颅,扩散成像(DWI)][头颅,磁敏感成像(SWI)][头颅,水抑制成像(FLAIR)][2021-6-16 18:10:50]:1.多发腔梗,脑白质脱髓鞘,脑萎缩。2.DWI:脑实质内未见明显高信号。3.磁敏感成像脑实质内未见明显异常信号灶。MMSE:26分(高中文化水平)。MoCA:23分。ADL评分:14分。ECAS评分:96分(ALS特异67分、ALS非特异29分)。肌电图:提示颈髓、腰髓、胸髓和延髓支配肌肉可见活动期神经源性损害,颈髓和腰髓支配肌肉同时可见慢性期神经源性损害;提示脊髓前角细胞损害可能,请结合临床。心电图大致正常。外送基因检查:TBK1基因杂合子,提示额颞叶痴呆和(或)肌萎缩性侧索硬化症4型。二线主治医师查看患者后示:1.患者基因检查结果显示TBK1基因杂合子,提示额颞叶痴呆和(或)肌萎缩侧索硬化症4型,结合外院影像学检查可见额颞叶萎缩明显,来院后复查头颅FLAIR+DWI+SWI亦提示脑萎缩,量表评估提示认知功能稍减退,ECAS评分基本正常。综上,修正诊断:肌萎缩侧索硬化症(ALS) 额颞叶变性 低钾血症 高血压2级(高危) 多发腔隙性脑梗死。因TBK1基因引起的额颞叶痴呆和(或)肌萎缩侧索硬化症为常染色体显性遗传,患者父亲已逝,母亲健在,诉无明显认知功能障碍或肌肉萎缩等表现,建议患者母亲抽血送检,进一步明确致病基因来源,必要时患者子女也可行基因检查进一步明确。2.患者目前诊断基本明确,根据文献报道,合并FTD的ALS患者整体生存周期较短(约19个月),目前患者发病已1年余,应充分与患者家属沟通病情,告知疾病预后及生存周期情况,同时建议开始口服利鲁唑片,延缓疾病进展。余治疗方案暂不予调整。密观病情变化,遵嘱执行。
2021-06-18日晨查房,患者诉四肢僵硬无力症状基本同前,仍有肉跳、抽筋情况,余未诉特殊不适。ALSFRS-R评分:44分(单项均大于等于2分)。血压:123/63mmHg。神经系统查体:GCS 15分,右利手,查体合作,问答切题,粗测智能基本正常。额纹对称,双眼闭目紧,双侧瞳孔等大等圆,直径约3.0mm,对光反射灵敏,眼球运动自如,无眼震,双侧鼻唇沟对称等深,口角无歪斜。悬雍垂居中,双侧软腭抬举良好,咽反射灵敏、转颈、耸肩均一致有力。颈屈肌、颈伸肌力量5级。伸舌居中,无舌肌纤颤及萎缩。双侧岗上肌、岗下肌可见萎缩;双侧三角肌可见偶发肉跳、肌力5级,左侧肱二头肌肌力4+级、右侧4-级,双侧肱三头肌肌力4+级;双手握力可,双手大小鱼际肌及第一骨间肌可见萎缩,左侧明显,左侧手腕背伸力量4级、右侧4+级,双侧拇短展肌肌力4-级,双侧示指伸肌肌力3级,左侧指总伸肌肌力4级、右侧4-级,双侧小指展肌肌力4-级。双上肢肌张力对称减低。左侧肱二头肌反射迟钝、右侧未引出,双侧桡骨膜反射及肱三头肌反射未引出。双侧胸大肌反射未引出,双侧Rossolimo征、Hoffmann征阴性,下颌反射阴性。腹壁反射未引出。双下肢可见肌肉萎缩,以左侧明显;左侧髂腰肌肌力4级、右侧4-级,双侧股四头肌肌力5级,双足背伸力量3级,左足跖屈力量4级、右足4+级。双下肢肌张力对称基本正常。双侧膝腱反射、跟腱反射迟钝,双侧跖反射消失,双侧巴氏征未引出。右侧大腿外侧肌肉活检瘢痕周围浅感觉缺失,余肢体及躯干深浅感觉正常,共济运动对称正常。颈软,无抵抗,双侧布氏征及克氏征均阴性。三线主任医师及二线主治医师查看患者后示:现患者诊断基本明确,各项检查已完善,病情稳定,可于今日出院。嘱出院后:1.注意休息,加强营养,低盐、高蛋白高纤维素饮食,注意休息,适当锻炼,避免剧烈运动及重体力劳动。2.出院继续口服药物:甲钴胺 500ug/次,3次/日;辅酶Q10 10mg/次,3次/日;维生素E 100mg/次,2次/日;美金刚 10mg/次,1次/日;利鲁唑片,50mg/次,2次/日,与餐间隔1.5-2小时。3.出院继续用依达拉奉(必存)60mg+0.9%氯化钠 200ml,静滴,1次/日(首疗程14天,后每疗程10天,间隔20天,共使用6个疗程)。4.1月后门诊复查血常规、肝肾功能、电解质功能;3月后我科门诊再次复诊。5.不适随诊。遵嘱执行。
2021-06-18出院总结: 卫某某,男,60岁,以“四肢僵硬1年,加重伴无力半年”之主诉入院。查体:生命体征平稳,心肺腹查体无明显异常。神经系统查体:GCS 15分,右利手,查体合作,问答切题,粗测智能基本正常。额纹对称,双眼闭目紧,双侧瞳孔等大等圆,直径约3.0mm,对光反射灵敏,眼球运动自如,无眼震,双侧鼻唇沟对称等深,口角无歪斜。悬雍垂居中,双侧软腭抬举良好,咽反射灵敏、转颈、耸肩均一致有力。颈屈肌、颈伸肌力量5级。伸舌居中,无舌肌纤颤及萎缩。左侧肱二头肌肌力4+级、右侧肱二头肌及双侧三角肌肱三头肌肌力5级;左手大小鱼际肌可见萎缩,左手握2指松、右手握力可,左手拇短展肌、示指伸肌、指总伸肌及抬腕力量3级,右手拇短展肌、示指伸肌、指总伸肌及抬腕力量4-级。双上肢肱二头肌反射、肱三头肌反射、桡骨膜反射均对称减低;双侧Hoffmann征、Rossolimo征、胸大肌反射及掌颏反射阴性,下颌反射阴性。双侧上、中、下腹壁反射可引出。左侧髂腰肌肌力4-级、右侧髂腰肌肌力4级,双侧股四头肌肌力5-级;右足背伸力量3级、左足背伸力量2级,双足跖屈力量5级。双下肢膝腱反射、跟腱反射对称减低;双侧膝阵挛、踝阵挛未引出。双侧巴氏征、Chaddock征均未引出。右侧大腿外侧肌肉活检处周围浅感觉减退,余四肢及躯干部深浅感觉正常,共济运动对称正常。颈软,无抵抗,双侧布氏征及克氏征均阴性。辅助检查:肌电图(2021-05-08,某军医大学附属医院):神经源性损害(颈段、腰骶段受累,胸段可疑;重复神经电刺激(低频、高频)可见左腋神经递减现象。 肌肉活检(2021-05-18,某军医大学附属医院):(右股四头肌)考虑神经源性损害,建议结合临床除外运动神经元病等。入院诊断:1.肢体无力:肌萎缩侧索硬化症(ALS);2.高血压1级(中危)。入院后查血清蛋白电泳:α2-球蛋白6.50%。凝血六项:血浆凝血酶原时间比值0.93;凝血酶原国际标准化比值0.93。贫血因子三项:维生素B12>1476.00pmol/L。平诊肝功十三项+平诊心肌酶谱五项+血同型半胱氨酸测定+平诊血脂八项+平诊肾功七项+平诊电解质八项:尿素3.05mmol/L;肌酐49umol/L;钾3.15mmol/L;高密度脂蛋白0.99mmol/L;载脂蛋白A1.131g/L;脂蛋白(a)333mg/L;肌酸激酶420U/L;总胆红素22.1umol/L;直接胆红素5.4umol/L。微量元素(钙、镁、铁、铜、锌),微量元素测定(铅,镉):钙1.19mmol/l;铁9.00mmol/L。急诊电解质七项:钾3.55mmol/L。血细胞分析+五分类:淋巴细胞百分比19.5%。[头颅,扩散成像(DWI)][头颅,磁敏感成像(SWI)][头颅,水抑制成像(FLAIR)]:1.多发腔梗,脑白质脱髓鞘,脑萎缩。2.DWI:脑实质内未见明显高信号。3.磁敏感成像脑实质内未见明显异常信号灶。MMSE:26分(高中文化水平)。MoCA:23分。ADL评分:14分。肌电图:提示颈髓、腰髓、胸髓和延髓支配肌肉可见活动期神经源性损害,颈髓和腰髓支配肌肉同时可见慢性期神经源性损害;提示脊髓前角细胞损害可能。血尿粪常规、免疫八项、风湿三项、血沉、传染指标、血同型半胱氨酸、糖化血红蛋白等未见明显异常。心电图、肺通气功能大致正常。住院期间给予营养神经、清除氧自由基等对症支持治疗。现患者诊断基本明确,生命体征平稳,一般情况良好,可予今日出院。出院诊断:1.肌萎缩侧索硬化症(ALS);2.额颞叶变性;3.低钾血症;4.高血压2级(高危);5.多发腔隙性脑梗死。出院医嘱:1.注意休息,加强营养,低盐、高蛋白高纤维素饮食,注意休息,适当锻炼,避免剧烈运动及重体力劳动。2.出院继续口服药物:甲钴胺 500ug/次,3次/日;辅酶Q10 10mg/次,3次/日;维生素E 100mg/次,2次/日;美金刚 10mg/次,1次/日;利鲁唑片,50mg/次,2次/日,与餐间隔1.5-2小时。3.出院继续用依达拉奉(必存)60mg+0.9%氯化钠 200ml,静滴,1次/日(首疗程14天,后每疗程10天,间隔20天,共使用6个疗程)。4.1月后门诊复查血常规、肝肾功能、电解质功能;3月后我科门诊再次复诊。5.不适随诊。
















































