一晚上开颅两次,手术六个小时,等待一个奇迹
 飞跃迷雾1、阿萍全科主任医师、上漂一族 等 4 位已点赞
飞跃迷雾1、阿萍全科主任医师、上漂一族 等 4 位已点赞病例信息:女,67岁
主因:意识不清1小时
既往病史:老年女性急性起病,高血压病10年,最高血压200/120mmHg,口服药物治疗,具体不详。
现病史:该患于1小时前无明显诱因出现意识不清,问话不答,无性格及行为异常,不能对问话人语意做出正确反应,少量流涎,不能独立持物及行走,未呕吐,未进食水,小便失禁,无抽搐及大便失禁,于家中未处置,为求进一步诊治来院。
查体:T:36.5℃,HR:86次/分,呼吸19次/分,血压230/120mmHg,浅昏迷状态,查体不合作,问话不答,双瞳孔等大正圆3.0mm,光反应迟钝,双眼球无凝视,伸舌不合作,颈软,双肺可闻及少许痰鸣音,心腹未见异常,四肢偶见肢动,肌力测不出,双巴氏征阴性。
入院CT 19:10
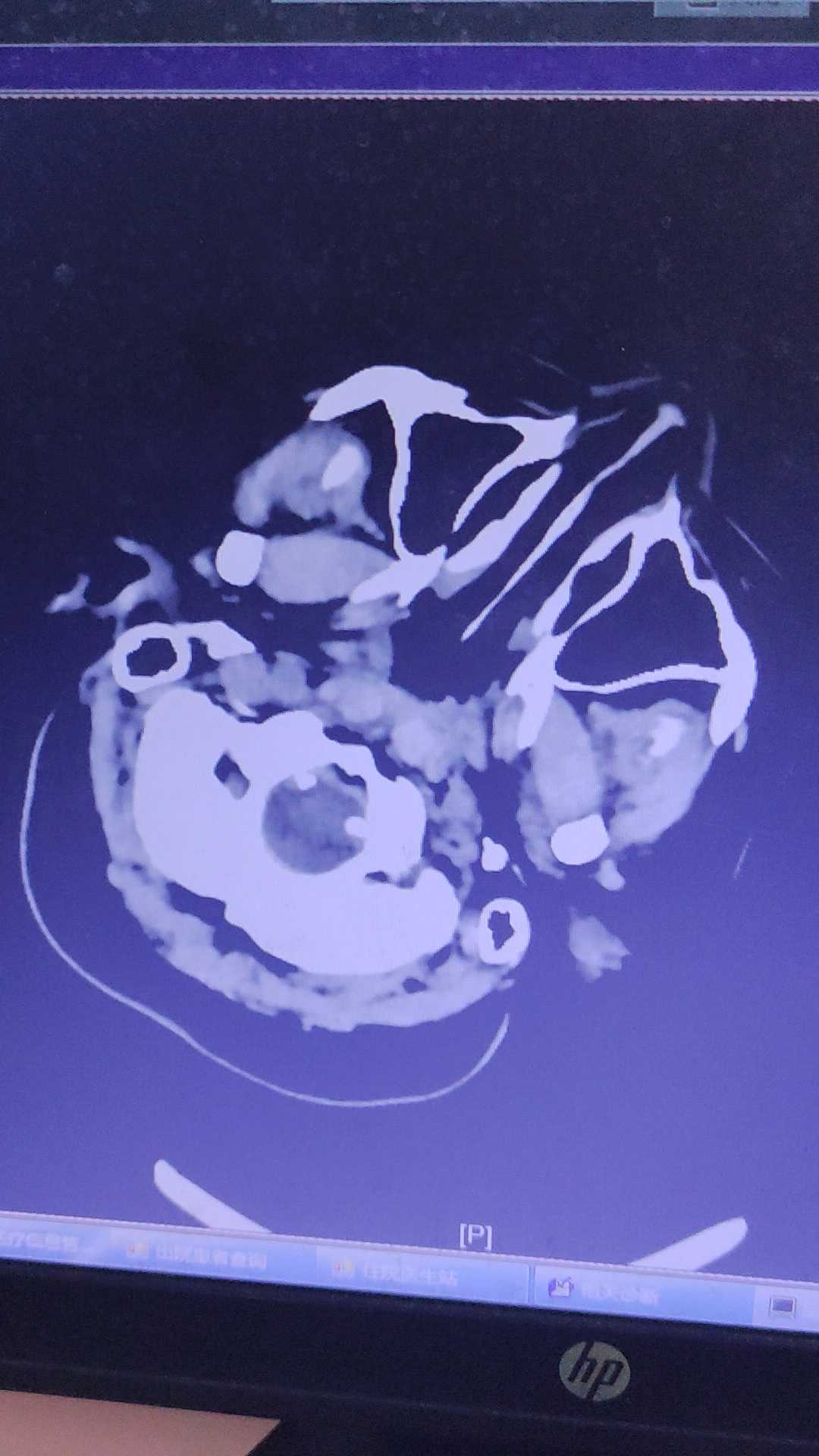

诊断:基底节出血 脑疝 高血压3级(很高危)
予矛头蝮蛇血凝酶止血,硝普钠控制血压,向家属交代手术,家属同意
手术开始时间:2025年5月6日20时55分
终止时间:2025年5月7日00时15分
手术名称:开窗减压脑内血肿清除术
患者入手术室,常规取仰卧位,头架固定。手术取右侧颞顶马蹄形切口,长约25cm,常规皮肤消毒,铺巾。按预定切口切开,头皮夹止血。皮瓣翻向颈侧,钻孔,铣刀开骨瓣约6cm*7cm,见硬膜张力较高,星状剪开硬膜,钝性分高进入血肿腔,见有血凝块,调整显微镜位置及焦距,至视野清晰,显微镜下吸引器轻柔吸出陈旧血及凝血块量约70ml,见血肿腔外侧壁及底部活跃出血,行电凝止血。血肿腔明胶海绵压迫。查无渗血。硬膜下置引流一枚,悬吊硬脑膜,见脑压不高,脑波动良好,硬膜外置引流管一枚。逐层缝合。手术顺利,麻醉满意,术中出血约300ml,输红细胞2单位,血浆200ml。拔插管后返回病室视患者双瞳孔L:R=3.0:3.0mm,光反应灵敏。
01:00复查CT
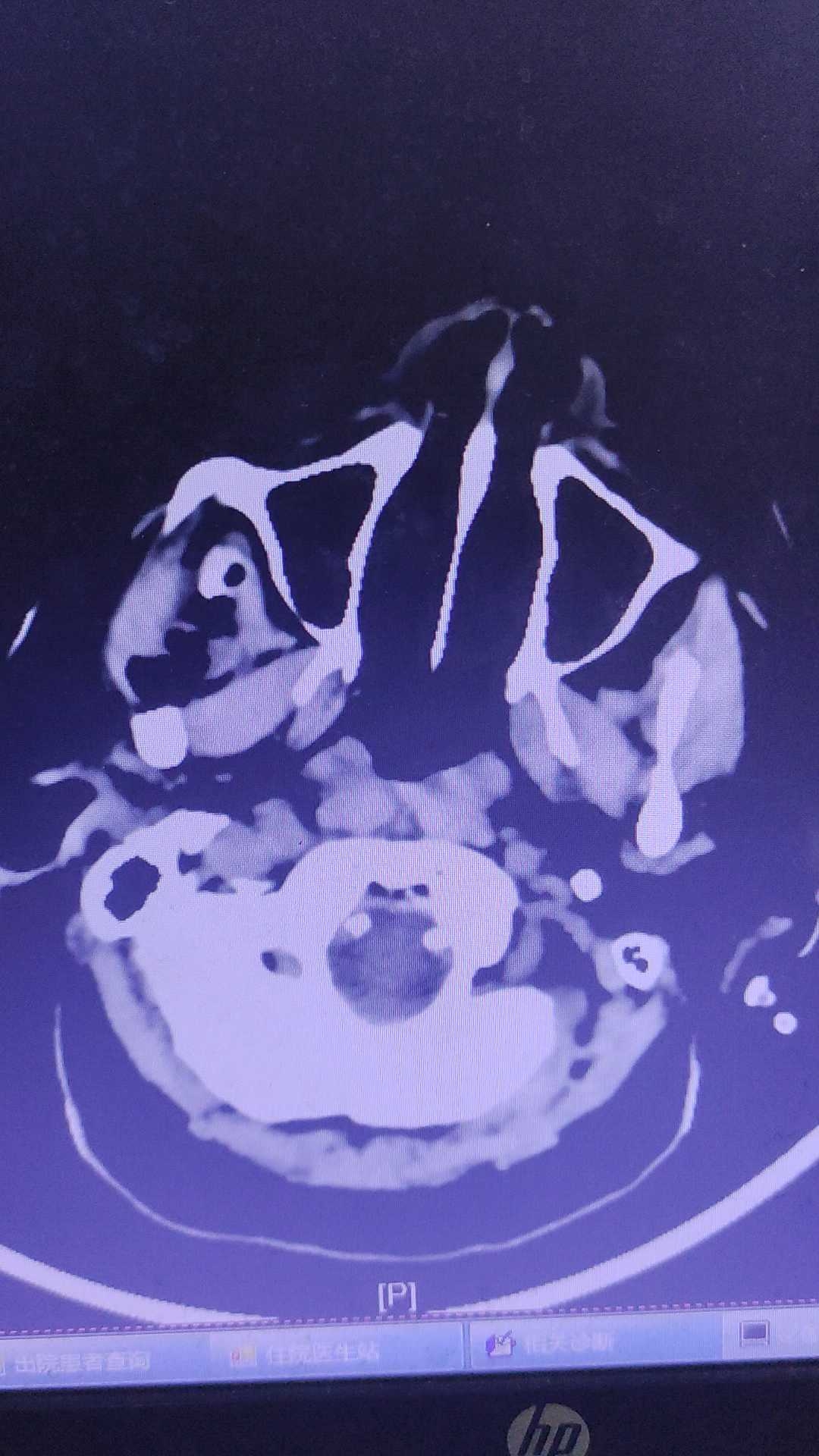

这个时候双瞳孔也不等大了,且没有光反应。患者脑内血肿较前增多,向家属交代二次手术,家属同意
手术名称:脑内血肿清除术
手术开始时间:2025年5月7日02时15分
终止时间:2025年5月7日04时50分
患者入手术室,常规取仰卧位,手术取原切口,常规取仰卧位,头架固定。常规皮肤消毒,铺巾。按预定切口切开,头皮夹止血。皮瓣翻向颈侧,见硬膜张力较高,剪开人工硬脑膜,钝性分离进入血肿腔,见有血凝块,予清除,量约60ml,见出血灶底部有活跃出血,行电凝止血。血肿腔明胶海绵压迫。查无渗血。硬膜下置引流一枚,见脑组织塌陷,脑波动良好,硬膜外置引流管一枚。逐层缝合。手术顺利,麻醉满意,术中出血约100ml,输血浆200ml。职平卧位后行侧脑室引流术,取双额眉弓上9.0厘米,旁开2.5厘米为锥颅点,消毒、铺巾,行左侧颅锥钻孔,向外耳道连线中点方向,成功后置入引流管深度约7.0厘米见血性脑脊液流出,压力适中,接外引流装置妥善固定引流管,无菌敷料包扎。术后转入我科继续治疗。
术后复查CT 5:25
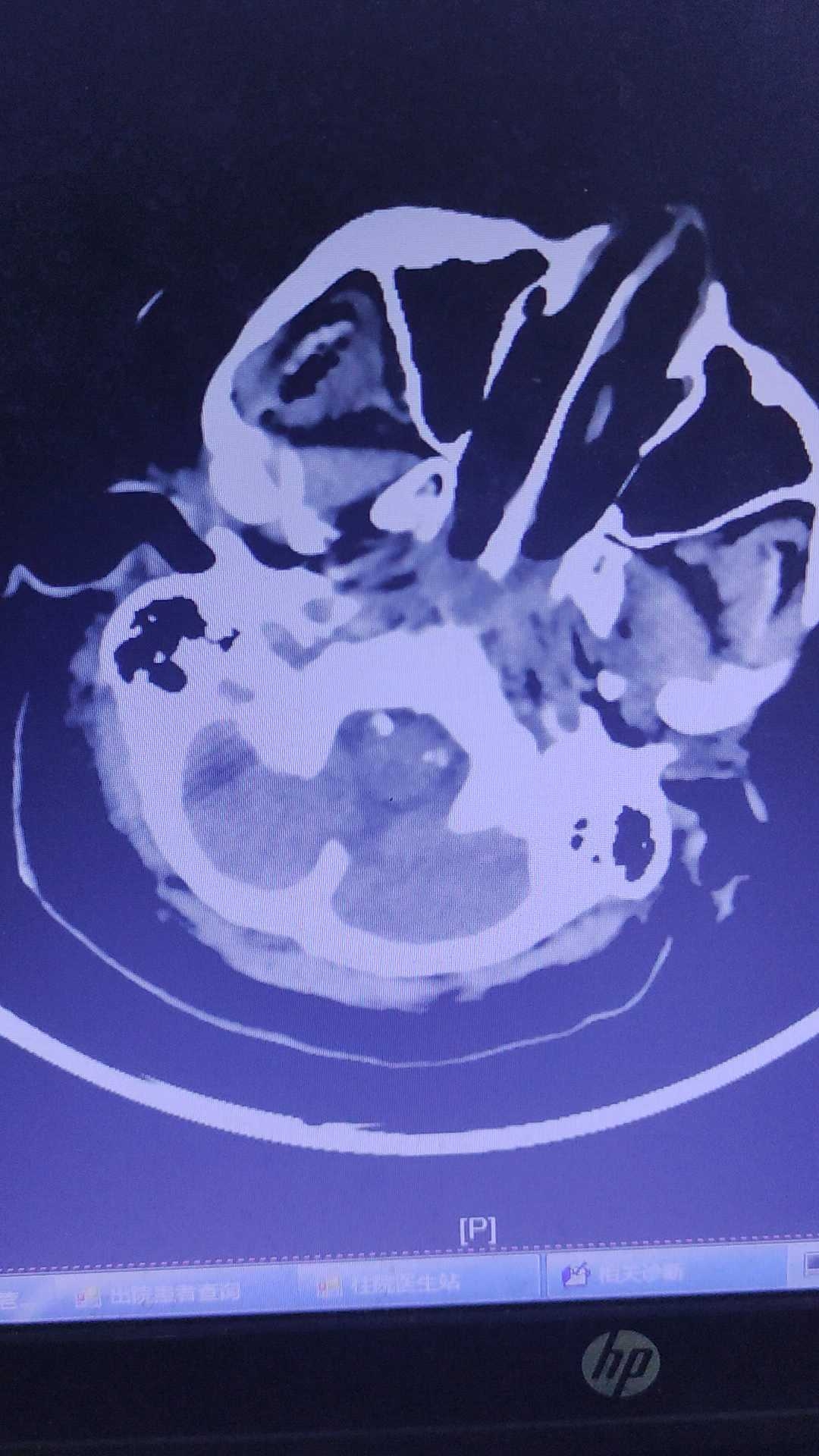

片子出来了,基底节区的血是少了,脑干又出了。我跟家属交代预后极差,家属问我,能活嘛。我说,那得出现奇迹。家属不语,低头啜泣。我说,把衣服啥的都准备了吧。
7:00,家属进来找我,要求离院自治,签字离院。
根据这个病例,学习一下脑出血
一、诊断与评估
1. 影像学检查
首选头颅CT平扫:快速明确出血部位、体积(公式:ABC/2法)、是否破入脑室或脑疝。
CTA/CTV/MRI(选择性):
CTA:排查血管畸形(如动脉瘤、动静脉畸形)、肿瘤、烟雾病。
MRI(SWI/DWI):鉴别脑淀粉样血管病(CAA)或隐匿性血管病变。
实验室检查:凝血功能、血小板、电解质、血糖、毒物筛查(尤其年轻患者)。
2. 病因分类
原发性ICH(80%):高血压性(深部核团/丘脑)、脑淀粉样血管病(CAA,脑叶出血)。
继发性ICH:血管畸形、肿瘤、凝血功能障碍、药物(抗凝/抗血小板)、静脉窦血栓等。
二、急性期管理
1. 血压控制(核心干预)
目标血压(2022 AHA/ASA指南):
SBP >220 mmHg:立即静脉降压。
SBP 150-220 mmHg且无禁忌:降压至130-140 mmHg。
药物选择:
首选尼卡地平、拉贝洛尔、乌拉地尔(静脉持续泵入)。
避免硝普钠(可能升高颅内压)。
2. 止血与逆转抗凝
抗凝相关ICH(如华法林、DOACs):
华法林:维生素K(10 mg IV) + PCC(4因子凝血酶原复合物)。
DOACs:依达赛珠单抗(逆转达比加群)、Andexanet alfa(逆转Xa抑制剂)。
血小板功能障碍(如阿司匹林):可考虑输注血小板(证据有限)。
3. 颅内压(ICP)管理
指征:GCS ≤8、脑疝征象(瞳孔不等大、去脑强直)。
措施:
抬高床头30°,镇静镇痛(避免过度通气)。
渗透治疗:甘露醇(0.25-1 g/kg)或高渗盐水(3% 250 mL)。
手术干预:脑室外引流(EVD)或去骨瓣减压术。
三、外科干预指征 幕上出血:血肿量>30 mL且神经功能恶化,脑疝风险(中线移位>5 mm)
小脑出血:血肿>10 mL或直径>3 cm, 脑干受压/脑积水
脑室出血:合并脑积水,脑室铸型需EVD或纤溶治疗(如rt-PA脑室内注射)
手术方式:
开颅血肿清除:适用于浅表出血、脑疝紧急减压。
微创穿刺引流(如立体定向/神经导航):深部出血、病情不稳定者。
神经内镜:脑室出血或局限性血肿,创伤小、清除率高。
四、并发症防治
1. 癫痫
预防:不推荐常规预防性抗癫痫药(除非脑叶出血或癫痫史)。
治疗:急性期癫痫发作首选 劳拉西泮,后续过渡至 左乙拉西坦 或丙戊酸。
2. 深静脉血栓(DVT)
机械预防:出血稳定24-48小时后使用间歇充气加压装置。
药物预防:出血停止72小时后,低分子肝素(如依诺肝素)优于普通肝素。
3. 感染与营养
肺炎/尿路感染:尽早拔除导管,经验性抗生素覆盖革兰氏阴性菌。
营养支持:48小时内启动肠内营养(鼻胃管/鼻肠管),目标热量25-30 kcal/kg/d。
五、二级预防
1. 血压控制
目标:长期SBP<130 mmHg,优选长效药物(ACEI/ARB、CCB)。
2. 抗栓药物重启
非房颤患者:避免抗血小板治疗至少1-2周。
房颤患者:出血后4周评估重启抗凝(首选DOACs,避免华法林)。
3. 病因特异性管理:
CAA:避免抗血小板/抗凝,控制血压。
血管畸形:手术/介入治疗(如栓塞、伽马刀)
最后编辑于 1 天前 · 浏览 928
















































