值班又见快速房颤,四肢紫绀
83岁,男,脑梗死后遗症,肢体功能障碍卧床5年余。
2025-1-16家属探视(家属诉):中气十足,能吃能和能睡,精神好,平素四肢皮肤无特殊。
今2025-1-20 10时:由养老院护工送入本院,近2日未进食,小便少,精神萎靡,少动,气急。
于是:值班医师以“咳嗽咳痰伴气促2天”为主诉,以:肺炎收入住院。
有:高血压病史,糖尿病病史,服药中,控制不详。
入院测生命体征:体温 36.9℃,血压 102/90mmHg,呼吸 22次/分,脉搏 65次/分(电子血压计上显示),血氧饱和度98%,闻及咳痰困难。吸痰比较粘稠。
查体不配合,喜右侧卧位,肺部闻及痰鸣音。
治疗:抽血及完善相关检查,氧疗,吸痰,氨溴素化痰,补液补钾,胸部CT、血常规回示,予氨苄西林舒巴坦抗感染。
14时:外出检查回病房,心电监护提示:心室率突然增快170-200次/分,肾功能与电解质回示:高钾血症,肾功能异常,停止补钾。
16时:入院未见小便,进行导尿无尿。
17时:接班了,听值班医师说新病人情况,大致看了下病历,说打个心电图,胺碘酮用一下。心电图:快房颤。直接葡萄糖+胺碘酮150mg iv 半小时无效,再推一组。
“值班医师说家属要求不高,活过年就行,结果可不是这样的。”
18时:另一个患者肿瘤痛,查看病人,开吗啡,巡房
19时:心室率还是150-200,再看看病人。卧床状态,喜右侧卧位,双肺呼吸音粗,干湿啰音不明显。双下肢不肿。四肢紫绀。心电提示:血压140/90mmHg,呼吸20次/分,血氧测不出。
嘱:1)吸痰与拍背吸痰,补液,甲强龙推一支,换文丘里面罩吸氧。2)D二聚体高,下肢血栓,是否肺栓,低分子肝素抗凝。
吸痰如图:

查看化验单:
白细胞:9.58,中心粒细胞比率 86.5%,cRP 23.20mg/L,血小板 206×10×9/L,血红蛋白 169×10×12/L。
凝血功能正常。D-二聚体:5.82mg/L。
Bnp:127pg/ml。
糖化血红蛋白:6.7%。
肾功能:肌酐 347·94ummol/L,尿素 27.25umol/L,尿酸 688.45ummo/L。
电解质:钾 5.52,钠 145.14,氯110.07,镁1.02,离子钙 1.09,无机磷 1.65。
葡萄糖:11.38mmo/L 。
肝功能:正常。
心室率过快时心电图:

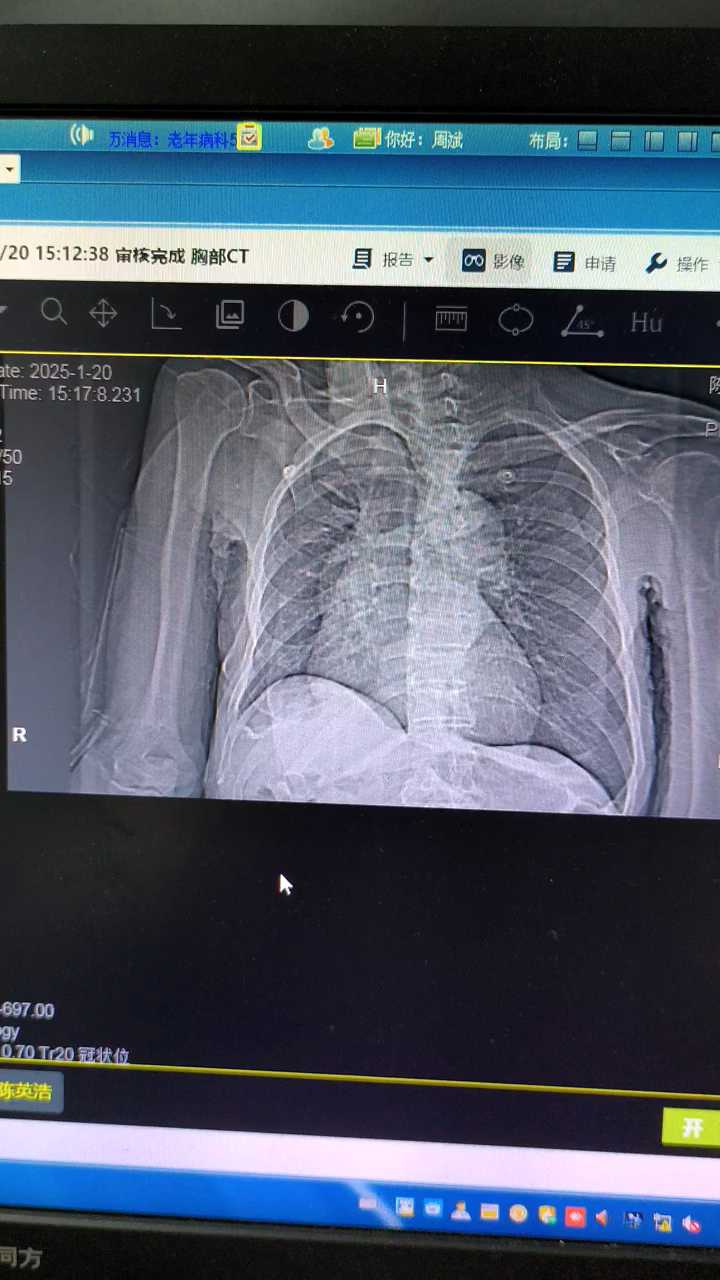
胸部ct:右肺少许感染性病变;两肺纤维灶。如图:

B超水深,仅参考,如图:

多次拍背配合吸痰后血氧70%逐渐上升至95-97%,心室率下降至150次左右。
患者病情变化后,电话向家属告知病情,家属要求积极抢救,当时氧合差,循环差,心室率快,因条件有限,后转诊上级医院进一步治疗,和交班完全不同。
20:15办理转院,当时心室率150左右,血氧98%,呼吸20,血压138/90。
出院诊断:1.肺炎 非重症 2.呼吸衰竭 3.肾功能衰竭 4.高钾血症 5.电解质代谢紊乱 6.心房颤动 7.肺栓塞?8.左下肢肌间静脉血栓?9.2型糖尿病 10.高血压3级 很高危 11.脑梗死后遗症
大致推测下,可能不准:该患者入院前2天未进食水,少尿,血红蛋白高,钠氯等都高,皮肤黏膜口唇是干燥的,存在血容量不足,喜右侧卧位,痰液淤积粘稠,最后可能痰液堵塞气道引起血氧下降,心室率代偿性增快,四肢因缺氧和机体代偿而发绀。因当时氧合低,心室率快,未进行血气检查,B超提示血栓,D二聚体高,是否肺栓塞待排,经验性低分子肝素抗凝。肾功能差,需要明确循环,肾脏,肾后性,经过B超排除肾后性,结合糖尿病高血压多年,肾性成分可能存在,当前容量不足,肾前性需要积极补液。胸部CT提示右肺气道内痰液堵塞,少许感染灶,考虑起病时间未足还不足形成大片实变。患者入院时生命体征平稳,后出现病情突然变化,可能气道痰液松动堵塞较大气道引起缺氧,导致快房颤等一系列情况,病情较重,当时未能重视评估,有一定延误;其中针对机体缺氧引起的快心律失常处理病因最重要,有时抗心律失常药可能是压死骆驼的最后一根草。最后该病历:从家属转院的积极态度和救治态度看,最初沟通不到位;假设该病历处置不及时,转院不及时,最后死亡,家属肯定会闹。
本来准备摸鱼的,最初鱼没摸成,这哈可以继续摸鱼了……
最后编辑于 02-20 · 浏览 2042
















































